LA RICERCA DELLE DIAGNOSI PERDUTE...
La ricerca di una diagnosi come parte della cura delle dimensioni psicotiche e ossessivo compulsive
“Tutti i dolori sono sopportabili
se li si inserisce in una storia
o si racconta una storia su di essi.”
Karen Blixen (1953)
1 psichiatra Firenze
2 psicologo, psicoterapeuta Firenze
Corresponding Author
Sandro Domenichetti
Un approccio dimensionale e narrativo alla diagnosi consente di dare un senso temporale e causale ai sintomi guardando oltre i limiti imposti da una visione categoriale. La funzione psicoterapeutica del narrare consiste nel ricordare, nel delineare i nessi causali tra gli eventi, la loro consequenzialità, ma anche e soprattutto nel poter dimenticare, ovvero liberarsi dal passato, fare spazio al perdono e accogliere il nuovo. La ricerca scientifica ha messo in evidenza l’efficacia della narrazione in varie sue forme come ingrediente del lavoro psicoterapeutico e i processi terapeutici attraverso i quali essa agisce sul disagio psicologico. Questo aspetto può essere ritrovato in un variegato ventaglio di scenari clinici e psicoterapeutici dalla scrittura espressiva come tecnica di rielaborazione di un trauma passato alla riscrittura in terza persona di un copione di evitamento fobico compulsivo, passando per l’uso di metafore come strategia di distanziamento più o meno ironico dai pensieri deliranti o ossessivi fino alla composizione di lettere indirizzate a noi stessi come strumento di dialogo empatico con il nostro Sé critico.
Parole chiave: metafore, scrittura espressiva, approccio dimensionale, disturbo ossessivo compulsivo, psicosi, psicoterapia narrativa.
A dimensional and narrative approach to diagnosis makes it possible to give temporal and causal meaning to symptoms by looking beyond the limits imposed by a categorical diagnostic approach. The psychotherapeutic function of narrating consists of remembering and outlining the causal links between events and their consequentiality, but also of letting go inner experiences to free oneself from the past, to make room for forgiveness and welcome the new. Scientific research has shown the efficacy of narrative ingredients of psychotherapy and the therapeutic processes through which it works on psychological distress. All these features can be found in a variety of psychotherapeutic tools, including expressive writing as a reprocessing technique for trauma, rescripting of an obsessive-compulsive avoidance cycle, the use of ironic metaphors to label delusional or obsessive thoughts, and writing letters to myself as tool to develop empathetic dialogue with my critical self.
Key words: metaphors, expressive writing, dimensional approach, obsessive compulsive disorder, psychosis, narrative psychotherapy.
La narrazione ha un’importanza fondamentale nell’organizzare la nostra conoscenza e la nostra stessa identità (Angus & McLeod, 2004; Bruner, 1990). Se esiste un Sé come testo esiste anche un testo come Sé ossia una scrittura, che è traccia di Sé. Scrivere e soprattutto scrivere di sé ci colloca immediatamente in prossimità del nostro corpo, il corpo che ho. ”Scrivere è difendere la solitudine in cui ci si trova” dice la Zambrano (1996). Lo scrivere scaturisce dal silenzio, luogo mentale in cui si può continuamente riproporre la nostra storia o pezzi di essa, come a dire che quando si arriva a capire, a sentire che si può raccontarsi, nasce a volte il bisogno di raccontarsi. Nasce sicuramente il bisogno di diagnosticarsi di fronte al balbettio del terapeuta, nasce un particolare spazio autobiografico, una specie di instant book per cogliere l’urgenza di definirsi che appare proprio in quel momento, spesso quando l’interlucutore-terapeuta appare perso e confuso. Anche questo instant book come la scrittura autobiografica scaturisce e ruota intorno alla domanda “chi sono io?“La narrazione – dice Hanna Arendt (1990)- rivela il significato senza commettere l'errore di definirlo, … determina l'accettazione e la riconciliazione con le cose per quel che sono realmente e... possiamo anche confidare che contenga, magari implicitamente, quella parola ultima che attendiamo dal 'giorno del giudizio”. Attraverso la sua concretezza, il suo essere materia, la scrittura consente in primo luogo la distanza, è qualcosa che sta fuori di noi. In termini psicologici, la scrittura consente, attraverso la distanza, uno sdoppiamento dell’Io fra un Io che soffre, che sente e che subisce (Io passivo) ed un io che scrive ed elabora (Io attivo). In secondo luogo la corporeità della scrittura consente, anzi rende inevitabile, il suo essere personale, ossia l’essere espressione della personalità. Scrivere rappresenta il movimento del nostro pensiero che si materializza, si oggettiva e raggruma nello spazio ordinato delle lettere. Io sono quindi la mia scrittura, la mia scrittura è traccia di me. Nella prospettiva autobiografica l’immersione nella propria solitudine scaturisce dall'esigenza di ridare senso al proprio percorso esistenziale. Lo scavo interiore e la riflessione che l'accompagna nascono normalmente da uno stato di insoddisfazione, di disagio, se non di vera e propria sofferenza. Non di rado il desiderio di narrare e di narrarsi origina da momenti di crisi, di perdita, di fallimento. Il lavoro dello scrivere di sè passa necessariamente attraverso il ricordo, la dimensione introspettiva ci pone a diretto contatto con la funzione della memoria. Fra memoria ed identità esiste un legame stretto.
La perdita di memoria porta a una perdita di contatto con noi stessi, con la nostra storia (Garate-Larrea, 1994). Sicuramente per poter riparare e auto ripararsi bisogna poter ricordare, ma è fondamentale anche poter dimenticare. L’oblio viene spesso considerato una lacuna o una mancanza della memoria. È invece un modo per accogliere il nuovo, perché permette di liberarsi del passato ed è quindi una apertura alla vita. È profondamente vero che a volte è bene ricordarsi di dimenticare.Legare la percezione, la memoria e il corpo, con passaggi dall’uno all’altro attraverso la dimensione spazio-temporale definisce la costruzione della funzione mentale di cui la memoria è attributo fondante come organizzazione autoriflessiva che pensa il corpo. La coscienza sembra dunque configurarsi come un tipo di memoria del sé nel tempo. Ricordare come percezione della propria casualità, come attenuazione del pessimismo. È con Freud (1919) che recuperiamo una dimensione di possibile elaborazione del sentirsi melanconicamente soli attraverso il perturbante. Il perturbamento, estraneità e familiarità, il nascosto, il rimosso che torna in qualche modo al nostro cospetto attraverso l'oggetto o la situazione perturbante. Il perturbamento è, in ultima analisi, "l'accesso all'antica patria" di ogni uomo, al posto della prima dimora in cui ogni uomo è stato almeno una volta ossia il grembo materno. La capacità di definirsi, di richiedere o farsi diagnosi assume il significato di un inizio, nuovo, di trovare appunto una casa dove abitare e poter coabitare con i propri fantasmi.
Due pazienti in trattamento da anni un giorno portano una loro narrazione “diagnostica”: “Tiziano: uomo di 40 anni in psicoterapia da molti anni e da molti terapeuti, da due anni è in psico e farmacoterapia con uno degli autori. Si è presentato come svuotato di ogni energia e motivazione, laureato in filosofia ha sempre lavorato in ambito informatico, si racconta come in passato fosse brillante, musicista da piano bar, ricercato da amici e donne e soprattutto una frequente attività sessuale, però senza mai provare forti sentimenti d’amore. Poi rapidamente tutto questo svanisce, crolla drammaticamente la propria autostima e inizia una perdita di senso e motivazione, fino ad un serio tentativo di suicidio tre anni fa. In seduta racconta in modo monocorde e sempre uguale la fotografia della sua disperazione. Sul piano farmacologico trattato con bassi dosaggi di SSRI. In una ultima seduta arriva con un proprio scritto:
“...provo molta più soddisfazione a stare da solo e fumare che stare con la gente. Sento il bisogno di stare ritirato….Non mi fido di nessuno soprattutto delle donne…Sento la mancanza di di osservatori esterni come potevano essere gli amici di Firenze che in qualche modo mi conoscevano e mi descrivevano, come si fa a fare le cose per noi stessi senza che nessuno ti noti e ti apprezzi? Mi descrivo così (figura 1):
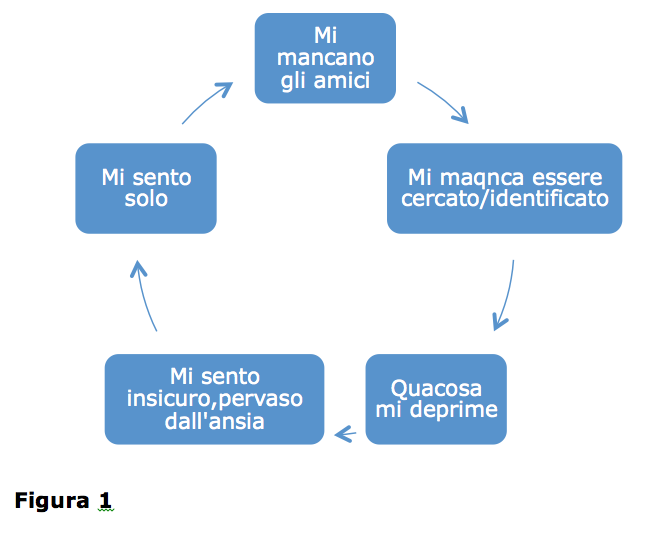
Senza barba mi sento brutto, quando la faccio crescere è come se sapessi che sotto c’è un mostro da nascondere. Forse non sopporto l’invecchiamento. Quello che forse mi ha fatto più male è stato il passaggio brusco tra prima e dopo, nel passare i 40 anni... Mi sono cancellato da facebook e nessuno se ne è accorto, ho abbandonato i gruppi di whatsapp e nessuno ha detto niente. ...Mi sento un mostro, perdo i capelli e non mi piace né il mio volto né come mi vesto. Quando mi guardo allo specchio vedo veramente un mostro... Tutto è finito troppo in fretta, come se di colpo il mio mondo fosse crollato, senza darmi il tempo di abituarmi, come una morte improvvisa”.
Insomma Il tempo si è congelato, si ripete senza cambiamenti.
“Laura, una giovane donna di 28 anni che conosciamo in regime di ricovero presso un SPDC in TSO per un grave scompenso paranoideo con deliri a sfondo sessuale e di danneggiamento, studente di medicina che interrompe gli studi per due anni poi li riprende e recentemente si laurea e ora si sta preparando per entrare in una specializzazione. Sul piano farmacoterapeutico trattata con aripiprazolo 15 mg al giorno.
Recentemente mi consegna questi appunti (Figura 2):

Se cerchiamo di cogliere l’essenza di questi ragionamenti possiamo pensare all’affettività come struttura di base, relativamente stabile, sulla quale vengono modulati i contenuti cognitivi variabili.
La diagnosi rappresenta uno dei fondamenti dell’identità personale, è un contenitore per il paziente del quotidiano, della vita organizzata sull’asse del tempo, il luogo dell’ordine, delle certezze, insomma la diagnosi come luogo in cui depositare ricordi ed esperienze, insomma abitare la propria casca come ci dice C. Norberg-Schulz (1979). Si tratta di confini identitari che ciascuno ha necessità di costruirsi, ma che possono diventare una trappola che incatena l’individuo ad una richiesta definitoria immutabile.Il principio ispiratore degli attuali sistemi diagnostico classificativi è approntare per i clinici un linguaggio condiviso, che consenta di comunicare sui pazienti, di identificarne univocamente la patologia, di predirne il decorso e la prognosi ed infine impostare dei protocolli terapeutici.Nel bilanciamento tra sensibilità (grado in cui l’item in questione è tipico di quel disturbo e utile a descriverlo) e specificità (il suo grado discriminante), in molti sets di criteri è privilegiata quest’ultima limitando la diagnostica alle forme più gravi e più “classiche”. Una reazione a questa tendenza è stata la reintroduzione, da parte di Akiskal (1983) del concetto iperinclusivo e sfumato di “spettro”. Comunque si hanno criteri diagnostico troppo “essenziali” che rendono i pazienti e i terapeuti insoddisfatti nel definire il dolore mentale che si trovano a fronteggiare.Alloraesemplare è il salto di qualità compiuto nelle analisi delle esperienze deliranti. Uno speciale modo di credere costituisce un autentico delirio solo e perché, per una psicopatologia della coscienza, manca di una motivazione e di una deducibilità.Ognuno conosce la dolorosa e improvvisa esperienza frammentante che si avverte al comparire del delirio, forse in modo più marcato che di fronte al comportamento bizzarro o al ritiro melanconico, dietro i quali c’illudiamo di una presenza di significati comprensibili.Ciò che ci turba nel delirante è lo sconvolgimento dell’ovvio senso della realtà condivisa.Come ogni metafora la parte esplicita e discorsiva rinvia a significati più complessi e generali, come una parabola il delirio è insieme essenziale e insufficiente a comunicare qualcosa circa la persona che delira. È come se in un unico punto si agglutinassero significati diversi, allusivi alla realtà esterna ed interna, che proprio per la loro agglutinazione perdono il valore di comunicazione condivisa.Il delirio, la rottura psicotica che questo porta con sé è necessario tematizzarlo al di là di ogni impostazione ideologica, come disturbo dell'intersoggettività (Blankenburg, 1971), frattura che si costituisce come elemento formale che riunisce in sé e uniforma i diversi contenuti del delirio.Qui si frantumano i confini di quella che è il modo quotidiano di comunicare e di intendersi con gli altri, ma il delirio rappresenta il punto d'arrivo di un cambiamento esistenziale che inizia con una premessa, un’aurea, lo stato d’animo delirante (Whanstimmung).Questo si accompagna ad un’angoscia “panica” che sconvolge “l’evidenza naturale” del mondo e delle persone. È la coscenza dell’Io che frana e con lei l’identità nello spazio e nel tempo del paziente, la separazione tra mondo inanimato e animato, la possibilità di confermarsi nel processo di individuazione.Ballerini e Rossi Monti (1990), in un interessante lavoro sul delirio sensitivo di Kretschmer, sottolineano la ferita del Sé come momento fondamentale di ogni evoluzione delirante. Alcuni autori di lingua tedesca hanno cercato di approfondire il problema, affrontato da Jaspers, dei rapporti tra umore e sintomi psicotici. Janzarik, sostenitore della psicosi unitaria, ha elaborato a questo riguardo un modello patogenetico che si richiama ai concetti precursori di "stato misto" di Kraepelin. In particolare si dà rilievo alla possibilità che "forme miste" caratterizzate da fluttuazioni rapide delle funzioni timopsichiche (umore, reattività emotiva e slancio vitale), raggiungendo una certa soglia, producano un sentimento ambiguo e pervasivo, potendo suscitare una atmosfera delirante e esperienze "schizofreniche". In sostanza, per Janzarik la genesi dell’esperienza psicotica (umore delirante) è prevalentemente affettiva (instabilità dinamica).La scuola di Bonn, con Huber, sostiene invece che l’umore delirante è il risultato di un disturbo primariamente cognitivo (perturbazione del processamento delle informazioni con conseguente incapacità di discriminare tra sentimenti diversi). I sintomi negativi residui, come l’apatia, sono attribuiti a deficit della personalità premorbosa piuttosto che agli effetti del disturbo psicotico. Questi deficit, come l’"alogia", costituirebbero quindi il nucleo centrale della forma clinica che, nel suo progredire, si può arricchire della fenomenica produttiva.
Quando impariamo a trasformare il nostro vissuto interiore in narrazione, cambia progressivamente il modo in cui raccontiamo la nostra esperienza, le parole che usiamo, le associazioni tra gli eventi che facciamo, la coerenza con cui esprimiamo la nostra esperienza agli altri. Narrare presuppone l’idea di immaginare qualcuno che ci sta ascoltando e questo elemento dona alla nostra narrazione un forte potere terapeutico perché già quando immaginiamo di raccontare a qualcuno ciò che sentiamo, ci stiamo distaccando dai nostri vissuti e li stiamo osservando da fuori (Bouchard et al., 2008; Goncalves, 1994).
In una serie di famosi esperimenti sulla scrittura terapeutica l’autore Pennebaker (Pennebaker, 1993, 1995; Pennebaker et al., 1990) studia le modalità con le quali i pazienti in psicoterapia o in altri setting/percorsi psicologici fanno uso delle parole per descrivere il loro dolore. L'autore seleziona i partecipanti di studi precedenti sull’effetto psicologico benefico della scrittura di un evento negativo, che avevano mostrato miglioramenti in sintomi di disagio psicologico e confronta l’utilizzo delle parole in questi ultimi rispetto a partecipanti che nei medesimi studi non erano migliorati. Vengono complessivamente analizzati 208 studi attraverso un programma di analisi del testo, il Linguistic Inquiry e Word Counts. Si osserva che il gruppo che era migliorato aveva in genere utilizzato in modo significativo un numero maggiore di parole associate a emozioni negative e aveva fatto in misura minore un uso di parole positive. Inoltre, dopo i 3-4 giorni di scrittura, il gruppo a basso miglioramento mostrava un'aumentata produzione di parole di emozioni positive. I partecipanti migliorati e non avevano invece fatto un uso simile di espressioni cognitive autoriflessive ma il gruppo migliorato nei giorni della scrittura aveva utilizzato un numero maggiore di parole cognitive. L’autore (Pennebaker, 1993) conclude affermando quindi che l’utilizzo del linguaggio come mezzo per esprimere emozioni negative e la costruzione di una narrativa cognitiva coerente sembrano essere le componenti centrali della scrittura terapeutica.
L’uso di metafore e narrazioni in psicoterapia è un processo ben noto, trasversale ai vari orientamenti teorici e ai vari setting (Kopp, 2013; Stott et al., 2010. Pensiamo ad esempio alla metafora che il terapeuta usa per aiutare il paziente a ridimensionare il disturbo ossessivo compulsivo nel corso delle prime sedute: il disturbo viene paragonato a un dittatore o a un bambino capriccioso che vuole sempre certezze ai suoi dubbi e non si accontenta mai dei tentativi di soluzione operati dal paziente, le compulsioni (Stott et al., 2010).
Il ruolo terapeutico della narrazione può essere identificato anche ad esempio nella capacità del terapeuta di trasformare i contenuti dell’esperienza soggettiva del paziente in metafore (Stott et al., 2010).A titolo di esempio si può considerare la tecnica terapeutica propria del modello Acceptance & Commitment Therapy, denominata “Pensieri come storie” (Twohig, 2009). Questa tecnica, utilizzata ad esempio nel trattamento del disturbo ossessivo compulsivo ma anche con altri disturbi che hanno come meccanismo la fusione del sé con i pensieri automatici, ha come scopo quello di aiutare il paziente a prendere consapevolezza del fatto che lui/lei non è i suoi pensieri, che i pensieri ossessivi sono un rumore di sottofondo continuo, come il suono di una radio o il solito copione di una sitcom, che a ogni puntata si ripresenta sempre con i soliti contenuti (ad esempio “Potresti aver lasciato il gas acceso” oppure “Potresti esserti contaminato”). Talvolta questo rumore di sottofondo può essere utile per la persona nel realizzare le sue aspirazioni, i suoi valori; in altri casi la può allontanare da essi. Ecco allora che si aiuta il paziente a dare un nome a tutti questi pensieri, un titolo di una storia, che li riassuma, per etichettarli e lasciarli andare senza identificarvisi. Le doverizzazioni e gli elevati standard morali tipici ad esempio del funzionamento ossessivo compulsivo possono così essere trasformati in titoli di storie. Pensiamo ad esempio a Carlo, 45 anni, impiegato, che soffre di DOC da contaminazione da circa 25 anni. Il lavoro di etichettamento dei pensieri come storie viene fatto dal terapeuta con tutti quei pensieri che lo allarmano sulla possibilità di essersi contaminato quando ha toccato un luogo pubblico. Il pensiero ossessivo è sempre la solita storia che ricorre. Questa storia risale al rapporto con il padre, rigido e severo, molto dedito al lavoro e al rispetto delle regole. Carlo racconta il giorno successivo al giorno del suo esame di maturità a 18 anni, un momento di riposo dalle fatiche post-esame, quando al mattino, nel silenzio dell’estate entra in camera il padre che con fare brusco alza le persiane velocemente per fare entrare la luce e dice: “Alzati è ora di trovarsi un lavoro… non si dorme sugli allori”. Il lavoro clinico con Carlo quindi ha lo scopo di aiutarlo a etichettare i pensieri doverizzanti sulla possibilità di essere sporco da adulto e quindi la necessità di lavarsi come la solita vecchia storia che risale al suo passato: “Va ora in onda Non si dorme sugli allori”.
La capacità di utilizzare metafore per descrivere il proprio mondo interiore è da considerarsi uno degli obiettivi più ambiziosi del lavoro clinico, obiettivo non sempre raggiungibile, in quanto dipendente da fattori individuali, dal livello socioculturale della persona, dal suo grado di intelligenza, dalle sue funzioni metacognitive (Di Maggio et al., 2006). Creare metafore è un ingrediente terapeutico che può favorire nel paziente anche un processo di distanziamento dalla centralità del suo vissuto e al contempo attivare processi di empatia e perspective taking. Riuscire a condividere con il proprio terapeuta un racconto metaforico coerente, chiaro e emotivamente attivante per il proprio interlocutore ha anche una funzione interpersonale: è il punto di arrivo per il paziente per arrivare entrare in empatia con gli altri e permettere loro di entrare nel suo mondo.
Più recentemente, nell’ambito dell’approccio della cosiddetta Compassion Focused Therapy del britannico Paul Gilbert (2010), viene riscoperta in psicoterapia l’importanza dell’utilizzo delle lettere come strumento di autoconforto terapeutico. Gilbert sviluppa la cosiddetta tecnica della “Lettera compassionevole” (compassionevole da “compassion”, in inglese un concetto misto, validazione personale, empatia, accettazione), particolarmente utile con pazienti che soffrono di forte autocriticismo (si pensi ad esempio alla fobia sociale) o nel caso di esperienze traumatiche. Il paziente viene aiutato a prendersi cura di sé, a calarsi nella parte di un proprio sostenitore buono, a dare un senso alla propria storia dalla prospettiva di un caro amico o una cara amica gentili, empatici, che lo accettano, che lo comprendono. Quindi nella lettera immagina di parlare a se stesso e confortarsi su tutti quegli aspetti di sé (fisici, morali, intellettuali) e quegli episodi di vita che gli/le suscitano disgusto o autocritica. Riportiamo a titolo di esempio la lettera di Rosanna, 47 anni, che da ragazza, a 20 anni, vive esperienze ripetute di sessualità promiscua per le quali si è rimproverata per anni, esperienze avute durante crisi ipomaniacali di cui non sapeva di soffrire all’epoca in quanto non diagnosticate. La paziente si considerava una depravata per aver avuto quelle esperienze e questo le aveva creato per anni uno stato di blocco interpersonale, di frigidità nella vita sessuale, reazioni condizionate fatte di disgusto e condotte di evitamento.

Già il primo incontro ha implicazioni diagnostiche, prognostiche e terapeutiche dal momento che li accade un incontro abitato da intenzioni. Se la parola è coerente, se quello che si dice è articolato con il linguaggio che si crea nell’incontro, si può dire che il linguaggio verbale è la materializzazione del processo interpersonale. In “ Alice nel paese delle meraviglie”(Carrol 2015) la protagonista chiede a Humpty Dumpty: “Perché tu parli che io non capisco?” e lui risponde: ”Perché io do alle parole il senso che voglio”. Questa è l’espressione di un introdursi all’interno delle parole, al di là del significato convenzionale, imponendo una sorta di predominio linguistico. Bisogna scoprire quali sono le parole e le leggi grammaticali e ideologiche dei pazienti per introdurci nel loro mondo personale. I sintomi quindi sono la possibilità di cogliere arbitrariamente un fatto e dargli un particolare status, fanno dell’incontro con il terapeuta un’esperienza profondamente umana, personale, senso percettiva ed è importante seguirne la sequenza, lo sviluppo cronologico. La struttura dell’incontro richiede spazio e disponibilità, cioè libertà. Però questo incontro con i pazienti significa anche separazione, differenziazione; la fusione è una con-fusione, che non da spazio né all’amore, né all’odio, né altra relazione. Ecco diagnosticare significa distinguere, individuare , che è un operazione per conoscere o riconoscere qualche cosa. È davvero possibile indagare le cose senza nominarle? Abbiamo seri dubbi in proposito. Quando formuliamo qualche giudizio e diamo alle “cose” un attributo non possiamo appiccicarvi un predicato, dobbiamo essere in grado di nominarle che significa conoscerle, comprenderle e condividerle. La diagnosi quindi può diventare l’incipit della presa in carico del futuro della relazione con i pazienti.
La necessità che questi pazienti ad un certo tempo della terapia portano di definirsi, quasi di autodiagnosticarsi rappresenta un punto di contraddizione della relazione terapeutica. Sentono il terapeuta ambiguo, indefinito, preda come loro di una profonda anarchia di significati. Richiama la situazione descritta da Anna Ferruta (2016):” La ricerca di una diagnosi oggettivante e la precipitosa spinta a un’immediata presa in carico annientante la soggettività del paziente spesso si scontrano nella mente del terapeuta che incontra per la prima volta un caso che presenta aspetti patologici di una certa gravità. La risultante di questo scontro interiore può essere un’incertezza paralizzante: da un lato il terapeuta va alla ricerca di uno schema diagnostico con il quale mettere a distanza il caso clinico, da un altro lato si sente attraversato dalle proiezioni potenti di una richiesta di aiuto, che riconosce autentica e pressante, da parte di una persona alla ricerca di un contenitore vivente. Eppure una dimensione relazionale specifica per potere comunicare con quel paziente deve essere trovata, nella forma di un inquadramento clinico che scaturisca dalle prime dinamiche di un incontro tra due persone.”. Il campo della diagnosi, nella sua apparente linearità (DSM. ICD ecc) svela dimensioni complesse, ambigue e contraddittorie, in sintesi anche angosciose. Tutto questo necessita per risolvere l’ingorgo angoscioso e immobilizzante del terapeuta, ingorgo che nasce dalla sedimentazione nel soggetto curante della narrazione del paziente al contempo angosciante e difensivamente anaffettiva. Il terapeuta entra in uno stato di rabbia e di sonno senza sogni, ha davanti il paziente che come un ventriloquo ripete la propria narrazione, continuamente la stessa, in un collasso di significato del narrare, del ricordare e del definire. Allora il paziente sempre più allarmato, non tronfante, di questo terapeuta statua di sale, si mette alla ricerca del paradiso diagnostico, “...insomma dottore ha capito che io sono psicotico, borderline, ossessivo…sveglia chi sono?”. Così con questa doccia gelata la terapia riprende a camminare attraverso la “fredda” definizione diagnostica, dove però finalmente in quella fase della terapia il terapeuta esce dal “sonno della ragione” e assume un provvisorio definito punto di vista sul paziente ridando vita al narrare, al ricordare, al definire ed infine al curare.
Akiskal HS, Hirschfeld RM, Yerevanian BI.The relationship of personality to affective disorders.Arch Gen Psychiatry. 1983 Jul;40(7):801-10.
Angus, L E, & McLeod, J. The handbook of narrative and psychotherapy: Practice, theory and research. Thousand Oaks: Sage, 2004
Arendt, H. Isak Dinesen(1885-1962).in “Aut Aut”, n. 239-240, p.169, 1990
Ballerini, A, Rossi Monti, M. La vergogna e il delirio. Boringhieri, Torino, 1990.
Blankenburg W. La perdita della evidenza naturale. Cortina, Milano, 1998
Bouchard, M A, Target, M, Lecours, et al. Mentalization in adult attachment narratives: Reflective functioning, mental states, and affect elaboration compared. PsychoanalyticPsychology, 25(1), 47, 2008.
Bruner, J. Acts of meaning. Cambridge, MA: Harvard University Press,1990.
Carroll, L. Le avventure di Alice nel paese delle meraviglie. Einaudi, Torino, 2015
Dimaggio, G, Semerari, A, Carcione, A, Procacci, M, & Nicolo, G. Toward a model of self pathology underlying personality disorders: Narratives, metacognition, interpersonal cycles and decision-making processes. Journal of PersonalityDisorders, 20, 597-617, 2006.
Ferruta, A. Relazione al convegno “ Lo spettro della follia” SPI Firenze. Firenze 17/09/2016.
Freud, S. Il perturbante.Ed. Theoria. Roma-Napoli, 1984.
Garate-Larrea, M. La comprensión de cuentos en losniños. Madrid: SigloVeintiuno, 1994.
Gilbert, P. Compassion focused therapy: Distinctive features. London: Routledge, 2010.
Gonçalves, O F. Cognitive narrative psychotherapy: The hermeneutic construction of alternative meanings. Journal of Cognitive Psychotherapy, 8(2), 105, 1994.
Kopp, R R. Metaphor therapy: Using client generated metaphors in psychotherapy. London: Routledge, 2013.
Norberg-Schulz, C. Genius Loci. Electa, Milano, 1979
Pennebaker, J W. Putting stress into words: Health, linguistic, and therapeutic implications.Behaviour Research & Therapy, 31, 539–548, 1993.
Pennebaker, J W (Ed.). Emotion, disclosure and health. Washington, DC: APA Press, 1995.
Pennebaker, J W , Colder, M , & Sharp, L K. Accelerating the coping process. Journal ofPersonality and Social Psychology, 58, 528–537, 1990.
Stott, R , Mansell, W , Salkovskis, P , Lavender, A , & Cartwright-Hatton, S. Oxford guide to metaphors in CBT: Building cognitive bridges. Oxford: Oxford University Press, 2010.
Twohig, M P. The application of acceptance and commitment therapy to obsessive-compulsive disorder. Cognitive and Behavioral Practice, 16(1), 18-28.2009.
Zambrano, M. Verso un sapere dell’anima. Cortina, Milano, 1996.
