
I muri invisibili: la salute mentale di comunità a 50 anni dall’Istituzione Negata
Autori
Marco Lussetti1, Luciana Taranto2, Rita de Lillau3, Giulia Castellani4
1 Medico Psichiatra, Azienda Sanitaria Sud Est Toscana
2 Infermiera, Azienda Sanitaria Sud Est Toscana
3 Medico di Medicina Generale, Grosseto
4 Medico in corso di formazione specifica in Medicina Generale e Specializzanda in Psicoterapia Cognitiva
"I disturbi psichici, a partire dalla depressione, riguardano una fascia sempre più ampia di cittadini, ma la risposta dell'Italia oggi è chiaramente inadeguata."
Intervista di Livia Catalano al Dr. Franco Rotelli.
La Stampa, Venerdì 4 Maggio, 2018
"(...) Amici e parenti non sembrano comprendere, (...) sei sana mi sento ripetere. E muri invisibili mi separano da loro, io e gli altri è una dicotomia ormai."
Iris, persona con esperienza di Disturbo Mentale Comune
"You already know enough. So do I. It is not knowledge we lack. What is missing is the courage to understand what we know and to draw conclusions."
Lindqvist S. Sahara Journey, 2012 (1)
Sommario
I Disturbi Mentali Comuni (DMC) hanno un’alta prevalenza nella popolazione e causano un grave danno nella qualità di vita, misurato in DALY o YLD (2), e all’economia sia come costi diretti sia, soprattutto, come perdita di produttività (3). Nonostante la presenza di trattamenti basati sull’evidenza (4), pochi pazienti richiedono di essere trattati (5) ed esiste il 50% di bisogno non trattato (6). Per superare il gap di trattamento (7) è importante capire il ruolo giocato dai mass media nel chiudere le vecchie istituzioni (la cosiddetta “Legge Basaglia) e, allo stesso tempo, nel consolidare l’idea che la malattia mentale sia un grave problema di salute che è difficile da trattare.
Lo stigma e la priorità data al trattamento dei disturbi mentali gravi nei Centri di Salute Mentale sono alla base dei nuovi muri “invisibili” che ostacolano un approccio più appropriato ai Disturbi Mentali Comuni.
Alla fine dell’articolo, gli autori propongono un percorso diagnostico e terapeutico basato sulla collaborazione di utenti, gruppi di auto-mutuo aiuto, Medici di Medicina Generale e professionisti della salute mentale che possono essere in grado di ridurre il divario tra la teoria e la pratica clinica quotidiana nel trattamento dei DMC.
Summary
Common Mental Health Disorders (CMHD) have a high prevalence in population and cause a severe damage to the quality of life, measured in DALY or YLD (2), and to the economy as direct costs and, above all, as a loss of productivity (3). Despite the presence of evidence-based treatments (4), few people ask for treatment (5) and there is a 50% of untreated needs (6). To deal with the gap (7) it’s important to understand the role played by media in promoting the closure of old institutions (the so called “Basaglia’s law”) and, at the same time, to foster the idea that mental illness is a severe health problem and it is difficult to treat.
Stigma and the priority given by the Mental Health Centers to treat severe mental health problems are the base of the new “invisible” walls that hinder a proper approach to Common Mental Health Disorders.
At the end of the article the authors propose a clinical pathways based on the collaboration among users, self-help groups, general practitioners and mental health professionals, which can be able to reduce the gap between theory and everyday clinical practice in treating CMHD.
“La casa è il nido sicuro. Qui non ho spazi né troppo chiusi né troppo aperti da affrontare, persone a frotte a cui sorridere facendo finta che tutto vada bene. Qui non ho costrizioni, come quando sono stretta in fila alla cassa del supermercato e se mi prende male sta brutto scappare, o come quando mi fa la tinta il parrucchiere e devo concentrarmi sulla respirazione per non soffocare. L'ansia è fedele, non mi lascia mai. Talvolta se ne sta buona, che quasi mi scordo che esista e penso: E se mi torna? Eccola, subito, arriva. Ma in casa, in fondo, sto bene. Basta evitare i posti dove sto male o dove penso che potrebbe venirmi un attacco di panico. (...) La mia vita quotidiana è completamente snaturata, distrutta. Il lavoro, le amicizie, gli affetti, tutto subisce le conseguenze dell'evitare: la paura, vorace, si mangia la mia esistenza. Io soccombo alla paura e mi arrabbio, non è possibile che succeda proprio a me. Ma come io, io sì, che sono stata sempre una donna indipendente, da anni vivo da sola. (...) [Ora] [h]o paura persino di uscire dalla porta di casa e scendere le scale, lasciarmi dietro il portone e arrivare ai bidoni per buttare la spazzatura. Sembra un'impresa, eppure è la cosa più idiota del mondo. Amici e parenti non sembrano comprendere. (…) Sei sana, mi sento ripetere. E muri invisibili mi separano da loro[.] (...) Questo inferno dentro di me non si sconfigge con una bella giornata di sole né con un calcio in culo, come suggerisce qualcuno sui social a ansiosi e depressi. Non mi ricordo nemmeno più quanto era colorata la mia vita di prima. Questa non sono più io e la mia casa, che sembrava il nido sicuro, mi tradisce. Anche qui mi coglie un attacco di panico, quando sento girare la testa in cucina e a valanga mi partono i pensieri disfunzionali. Solo sdraiata nel letto mi considero al sicuro. Mezza addormentata. Annichilita. A questo punto ero arrivata quando ho iniziato il percorso di psicoeducazione alla Asl di Grosseto. Un percorso non ancora concluso, ma che mi sta già facendo riappropriare della mia vita, dandomi l'opportunità di rinascere.”
Questo è il contributo che ci ha voluto regalare Iris, che ha preferito usare un nome di fantasia, perché ancora oggi, a 50 anni dall’Istituzione negate e a 40 anni dalla Legge 180, ci si vergogna ancora di avere un “disturbo psichiatrico”. Iris è una professionista stimata e nessuno, se non le persone più intime, conoscono le sue ansie.
Scott Stossel (8) ha studiato ad Harvard e ha lavorato come relatore dell’Atlantic. Pubblica il suo libro a 45 anni e nel primo capitolo confessa di essere riuscito a nascondere alle persone (con successo nella maggior parte delle volte) la sua ansia per evitare lo stigma attribuito alla malattia mentale e perché l’ansia è vista come debolezza ((8), pg. 25). Scrive un libro sull’ansia ed è un suo “coming out”: spera di sentirsi più libero, come un gay che non nasconde più la sua omosessualità. Aggiunge con ironia che ora essere gay non è più una debolezza, un difetto o una malattia, ma essere eccessivamente nervoso lo è ancora ((8), pg. 26). Anche suo bisnonno Chester Hanford, che è stato per venti anni Rettore dell’Università di Harvard, soffriva di ansia. Dopo aver smesso di lavorare la sua ansia è peggiorata. Ha fatto più ricoveri ed è stato trattato con elettro shock, rischiando persino una leucotomia prefrontale. Eppure, anche quando stava male, riusciva a ricomporsi (he could pull himself together) per salvare le apparenze ((8), pg. 293). In una sera estiva negli anni 60 aveva organizzato un party per amici e familiari. Per tutta la giornata dalla sua camera venivano ossessionanti gemiti, ma al momento del party è sceso in sala comportandosi da ospite gentile, persino socievole. Il giorno dopo si è ritirato nuovamente nella sua stanza giacendo a letto in posizione fetale e gemendo continuamente. “Alcuni se ne stavano raggomitolati a terra, in posizione fetale (…) in un autoisolamento che pareva intenzionale e rassegnato.” scriveva Antonio Slavich ((9), pg. 68) per descrivere il suo primo incontro, nel 1962, con il manicomio di Gorizia.
Una sofferenza simile, anche se Chester Hanford era rettore dell’Università di Harvard e nel salotto aveva appeso al muro una lettera incorniciata del Presidente Kennedy e una foto della sua campagna elettorale che li ritraeva assieme. Ai tempi di Chester non esistevano trattamenti efficaci per l’ansia e i disturbi mentali comuni. Oggi sì, ma vengono raramente usati per aiutare persone come Iris, Scott o Chester a vivere meglio la propria vita.
A quaranta anni dalla Legge 180, che ha chiuso i manicomi ai nuovi ricoveri, è importante ripensare alla “rivoluzione” basagliana per comprendere meglio come dare una risposta appropriata allo scandalo della sofferenza causata dai disturbi mentali comuni.
Il superamento del manicomio
Nel settembre del 1887, Elisabeth Cochran, conosciuta con lo pseudonimo di Nellie Bly (10) si finge matta per essere rinchiusa nel manicomio femminile di Blackwell Island e scrivere un’inchiesta giornalistica sul The The World di New York che la farà diventare, a solo 23 anni, la prima giornalista investigativa. Oggi il nome dell’isola è Rooseveld Island e si trova a meno di un chilometro a levante di Central Park, di fronte alla Rockfeller University. Nellie (11) prova a fare la pazza davanti allo specchio della sua stanza, temendo di non riuscire ad ingannare gli esperti dei matti (Insanity experts) perché non aveva mai visto un matto in vita sua. Ma la sua preoccupazione è esagerata e, dopo una breve osservazione al Bellevue Hospital, la trasferiscono a Blackwell Island su un lurido battello. L’isola è oggi comodamente collegata alla penisola di Manhattan dal Queensboro Bridge ed è persino servita dalla Metropolitana (linea F, fermata Roseveld Island). Una volta arrivata sull’isola più parla e più si comporta normalmente, più la ritengono matta (the more sanely I talked and acted the crazier I was thought to be) (11).
Denuncia, nei suoi articoli, come una donna possa essere facilmente mandata e trattenuta contro la propria volontà in manicomio senza darle modo di provare la propria sanità mentale, mentre anche ad un criminale viene concessa ogni possibilità di provare la sua innocenza.
In reparto soffriva il freddo e il pasto era per lei “one of the most orribile thing” (11). Ogni giorno era uguale all’altro e “[l]a gente nel mondo esterno non può immaginarsi la lunghezza dei giorni nel manicomio” (11). Di giorno era costretta a stare seduta su una panca dalle 6 del mattina alle 8 di sera senza fare completamente niente, senza la possibilità di leggere e di essere informata su quello che succedeva nel mondo.
“Il manicomio per matti sull’Isola di Blackwell è una trappola per topi costruita per gli esseri umani”, conclude nel racconto dei suoi 10 giorni sull’isola. Uscita dal manicomio tramite l’avvocato del giornale, racconterà la sua avventura su “The World”. Lo scandalo scatenato dai suoi articoli promuoverà una commissione di inchiesta che, dopo aver ispezionato il manicomio, porterà ad un finanziamento straordinario di un milione di dollari per potere migliorare le condizioni di vita delle donne internate sull’isola.
Gli articoli di Nellie erano illustrati da 17 semplici incisioni che ritraevano alcune scene del suo internamento. Hugo Pratt, amico fin dall’infanzia di Franca Ongaro Basaglia, in uno dei suoi frequenti passaggi all’Ospedale Psichiatrico di Gorizia si sedette solo su una panchina del parco e “dalla sua matita uscì subito un inconfondibile autoritratto: un matto, vestito da matto, seduto su una panchina un atteggiamento perfettamente istituzionalizzato, ricoperto di grossi timbri circolari, che ricavano descritte: reparti agitati, pericoloso a sé e agli altri, decreto di ricovero definitivo, reparto cronici.” (9, pg. 172). Il disegno sarà riprodotto sulla copertina del libro del 1967 curato da Franca Basaglia per l’Amministrazione Provinciale di Parma Cos'è la psichiatria? e diventerà un’icona della lotta per il superamento del manicomio. Ma altri mezzi di comunicazione più moderni come fotografie, film e video giocheranno un ruolo sempre maggiore per denunciare lo scandalo del manicomio.
È proprio Franco Basaglia (12) a chiedere a Carla Cerati e a Gianni Berengo Gardin di fotografare Gorizia e altri manicomi, tra cui quello di Firenze. Il loro lavoro verrà esposto in mostre a Parma e Firenze nel 1968, l’anno di pubblicazione dell’Istituzione negata e pubblicato nel libro “Morire di classe” a cura dei stessi coniugi Basaglia (1969). Per John Foot (12) “Morire di Classe” è concepito secondo moderne tecniche pubblicitarie allo scopo di trasmettere un chiaro messaggio: chiudi il manicomio (“Its message was blunt: close these place down”, corsivo originale, (12, pg. 25). Il libro è strettamente legato al documentario televisivo di Sergio Zavoli I giardini di Abele trasmesso lo stesso anno e visto da milioni di italiani (12).
La psichiatria non ha smesso di costituire motivo di scandalo. Gli Ospedali Psichiatrici Giudiziari sono stati chiusi con la Legge 81 del 31 Marzo 2015 (13) e, il 4 agosto del 2009, il maestro elementare Francesco Mastrogiovanni muore legato ad un letto in un SPDC dopo 87 ore consecutive di contenzione. Il dramma viene ripreso dalle stesse telecamere del reparto e le immagini trasposte nel film “87 ore” della regista Costanza Quatriglio. Per questo è importante, come ci ricorda in un recente articolo Roberto Mezzina (13), non dimenticarsi del lavoro di deinstituzionalizzazione fatto negli ultimi 60 anni e continuare a combattere per mantenere i risultati ottenuti.
Negli anni 80 del secolo scorso Goldberg e Huxley (14) studiano la presenza dei disturbi psichici nella popolazione e disegnano la piramide dei disturbi mentali con una base larga (i disturbi presenti nella popolazione generale) e che via via si restringe negli strati superiori costituiti dai disturbi che vengono in contatto con le cure primarie, ma non vengono riconosciuti dal medico di base; dai disturbi riconosciuti nelle cure primarie e da quelli inviati dal medico di medicina generale agli ambulatori degli specialisti. Il vertice è costituito dalle persone ricoverate. Anche se le persone al vertice sono affette dalla patologia più severa, la maggior parte della sofferenza per un disturbo psichiatrico si trova negli strati più bassi (la base) della piramide. Iris o Scott rappresentano meglio cosa è un disturbo mentale che non le immagini più drammatiche delle persone rinchiuse in un manicomio (il vertice della piramide). Iris o Scott soffrono di un Disturbo Mentale Comune.
La salute mentale nella popolazione generale
La maggior parte della disabilità attribuibile alla salute mentale è costituita da quelle che l’istituto per l’Eccellenza Clinica Inglese, NICE (4) definisce i Disturbi Mentali Comuni (o DMC. In inglese Common Mental Health Disorders) e comprendono la depressione, il Disturbo d’ansia Generalizzato, il Disturbo di Panico, Il Disturbo Post-traumatico da Stress e la Fobia Sociale. Possono colpire fino al 15% della popolazione e sono, per la maggior parte, trattati a livello di cure primarie (4, pg. 4). Dati analoghi sono stati raccolti dallo studio di popolazione ESEMeD in Italia dove si stima che le persone affette da disturbi d’ansia, in un anno, siano circa il 5,1% della popolazione con un altro 3,5% affette da un Disturbo Depressivo (5).
Negli ultimi due anni abbiamo fatto alcuni corsi per operatori del DSM o dei distretti in Toscana e in Friuli Venezia Giulia per parlare della nostra esperienza di Collaborative care per trattare i Disturbi Mentali Comuni nella comunità (il progetto è più ampiamente descritto in due precedenti articoli di questa Rivista, vedi (15) e (16)). Uno degli esercizi del corso consiste nel far compilare a ciascun partecipante due semplici scale di screening: il GAD-7 (17) per l’ansia e la PHQ-9 (18) per la depressione. Se una persona raggiunge o supera il punteggio di 10 su almeno una delle due scale, è considerato un probabile caso (19, pg 134).
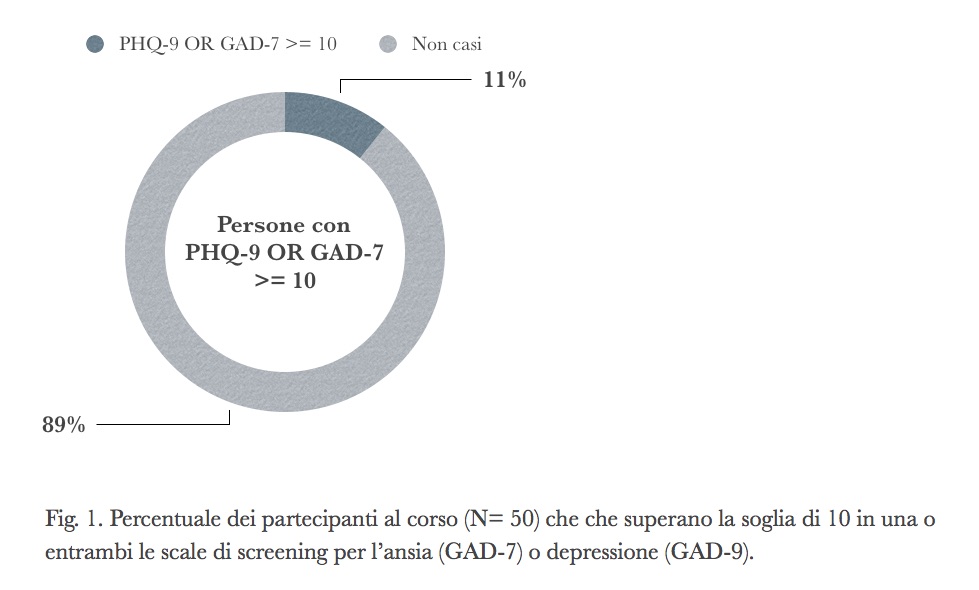
Sei persone su 50 partecipanti hanno superato la soglia di “caso” delle scale di screening, cioè l’11% del campione (vedi fig. 1). Nelly, oggi, per vedere un disturbo mentale non avrebbe bisogno di fingersi pazza e andare al manicomio di Blakwell Island, le basterebbe parlare con le persone che ha intorno. Parlare, perché lo sguardo nella maggior parte dei casi non basta a farci capire se una persona ha un disturbo mentale comune.
Le persone che soffrono di Disturbi Mentali Comuni non sono segregate dal resto della popolazione dalle mura delle istituzioni, ma rimangono tutt’ora ancora poco visibili. La categoria dei disturbi d’ansia (la più numerosa fra i disturbi psichici) è stata introdotta dagli esperti nel Diagnostic and Statistical Manual solo alla terza edizione del 1980, 2 anni dopo la Legge 180.
Gli studi epidemiologici sulla popolazione ci hanno insegnato che i Disturbi Mentali Comuni sono molto importanti non solo perché costituiscono la maggior parte di persone con un disturbo mentale, ma perché sono la causa di gran parte della disabilità legata alla salute mentale e del relativo costo sociale.
Oltre 10 anni fa avevamo (ML, LT) tenuto a Grosseto un corso per operatori psichiatrici sul Disturbo Ossessivo Compulsivo invitando una persona che aveva partecipato al nostro trattamento per condividere con gli operatori la propria esperienza. Dopo la sua esposizione un operatore le domanda se non si sentiva in colpa di richiedere tanto aiuto a scapito di persone ben più gravi di lei che ne avevano più bisogno. Anche in quel caso la persona che avevamo invitato è stata molto coraggiosa e ha descritto, come ha fatto Iris in questo articolo, che cosa volesse dire per lei, come persona e come donna, avere un disturbo Ossessivo Compulsivo.
Sanderson e Andrews (20), elaborando i dati dello studio di popolazione The Australian National Survey of Mental Health and Wellbeing, hanno stimato sul punteggio della scala Medical Outcome che il 42% delle persone con Disturbo Ossessivo ha un alto livello di disabilità. Nello stesso studio citato, i Disturbi d’Ansia, nel loro complesso, presentano una percentuale del 33% di grave disabilità e del 45% per la categoria dei Disturbi Affettivi. Si stima che nel mondo 650 milioni di persone soffrano di DMC. I disturbi mentali costituiscono oltre il 10% misurati in termini di anni in salute persi (o DALY, Disease-Adjusted Life Year) e più del doppio (25%) se si contano gli anni vissuti con disabilità (o YLDs Years Lived with Disability) (2). Per i DALY il disturbo più importante è la depressione maggiore (con il 2,5% di DALY totale) seguito dai disturbi d’ansia (1,1%). La schizofrenia con lo 0.6% segue al quinto posto dopo l’abuso di sostanze e di alcool (21). Depressione maggiore e distimia costituiscono il 9,6% degli YLDs, i disturbi d’ansia contribuiscono con il 3,5%. Assieme costituiscono il 13,1%, maggiore del carico complessivo causato dalla schizofrenia, disturbi da uso di alcool e droghe e disturbo bipolare (12,9%) (22).
Anche il costo economico non è trascurabile, sia per i costi diretti (le spese di cura), sia per i costi indiretti dovuti ai più alti tassi di disoccupazione, alle maggiori assenze per malattia o a prestazioni inferiori sul lavoro. L’Indagine Multiscopo dell’ISTAT del 2001 “i disturbi psichici sono risultati secondi solo ai tumori come causa di inattività, con 16,5 giorni (sui 30 nell'ultimo mese) di limitazione dell’attività." (5, pg. 63). Una ricerca del World Economic Forum, stima che la perdita dovuta al disturbo mentale sia equivalente all’1% di cui 1/3 circa di costi diretti e 2/3 di costi indiretti, con una previsione di raddoppio di spesa per il 2030 (3). Le Nazioni ad alto reddito investono il solo 5,1% della spesa sanitaria per la salute mentale, un cifra che non è neanche remotamente proporzionale al disagio che causano (2). In Italia la spesa è ancora più bassa assestandosi, sul piano nazionale, al 3,5% della spesa sanitaria (23). Eppure le analisi economiche indicato che trattare la depressione nelle cure primarie è fattibile e molto costo-efficace e quindi dovrebbe essere un obiettivo da raggiungere non solo in termini di sviluppo e dignità umana, ma anche in termini di sviluppo sociale ed economico (2).
Si può far molto anche con poche risorse. Dei volontari (in genere donne anziane) sono stati appositamente formati all’uso di un semplice manuale di Problem Solving hanno iniziato l'esperienza del Friendship Bench Project (24). I volontari si siedono su una panchina di fronte all’ospedale di Highfield, in un povero sobborgo di Harare, la capitale dello Zimbabwe, e con il problem solving aiutano persone affette da HIV e da Disturbi Mentali Comuni. L’esito è stato studiato in un cluster randomized trial. Il volontario, con una media di 6 incontri basati sul problem solving, riesce a ridurre in maniera significativa la sintomatologia psichica (25). L’esperienza è conosciuta anche fuori dalle cerchie specialistiche grazie ad un articolo di Ranga Mberi (26) pubblicato nel 2017 su The Guardian. The Friendship Bench fa parte di un più ampio progetto dell’Organizzazione Mondiale della Sanità finalizzare a ridurre il gap di cura nella salute mentale: il progetto mhGap (27), la cui prima versione è stata tradotta in italiano dal Centro OMS di Trieste (28) e disponibile online sul sito del Ministero della Salute all’indirizzo http://www.salute.gov.it/imgs/C_17_pubblicazioni_2448_allegato.pdf. Il bisogno di collaborazione fra cure primarie e specialisti è stato anche riconosciuto dall’associazione mondiale dei medici di famiglia WONCA che ha curato l’uscita di un importante manuale (29).
In Italia la Conferenza unificata con accordo n. 137 del 13/11/2014 ha riconosciuto la depressione come una delle quattro priorità di intervento, definendo il percorso di cura per i Disturbi Depressivi secondo linee guida analoghe a quelle inglesi della NICE. I “disturbi comuni, ad alta incidenza (depressione, disturbi d’ansia)” sono al secondo posto, dopo gli esordi, fra le Aree di bisogni prioritari nel Piano di azioni nazionale per la salute mentale approvato in Conferenza unificata il 24 gennaio 2013. La Regione Toscana nell’allegato B della Delibera n. 1195 del 9 dicembre del 2015 stabilisce le linee di indirizzo per i “Percorsi integrati cure primarie - salute mentale per il trattamento della depressione”.
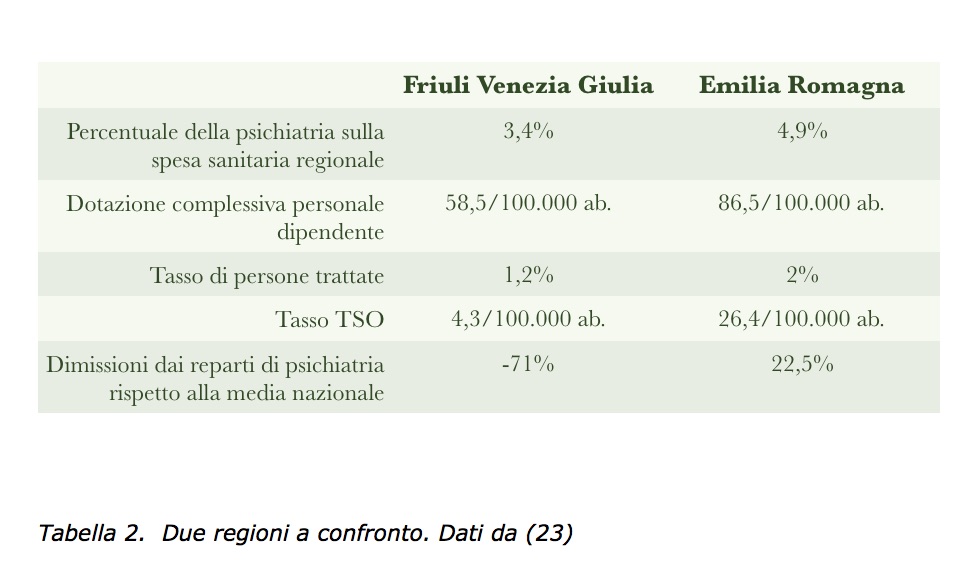
I DMC costituiscono il 54,8% dei nuovi casi trattati dai servizi psichiatrici in Emilia Romagna e il 28,5% di quelli del Friuli-Venezia Giulia (v. tab. 1), storicamente più orientati al trattamento territoriale dei disturbi mentali gravi, come appare evidente dal tasso di ricoveri e di TSO notevolmente più basso di quello Emiliano (v. tab. 2).

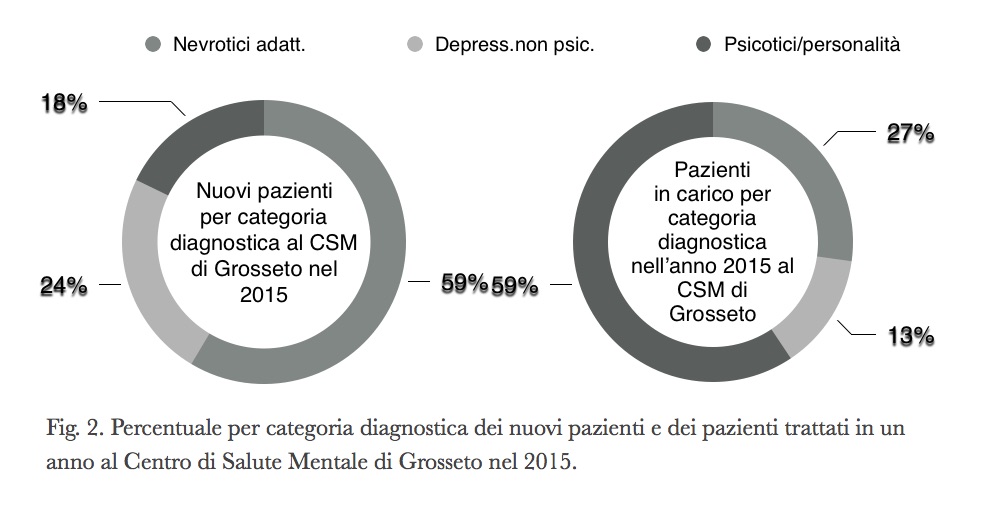
Al Centro di Salute Mentale di Grosseto, i disturbi mentali comuni nel 2018 rappresentavano l’82% dei nuovi contatti e il 40% delle persone in carico nell’anno (v. fig. 2). Un trend costante nei 5 anni analizzati (v. fig. 3).
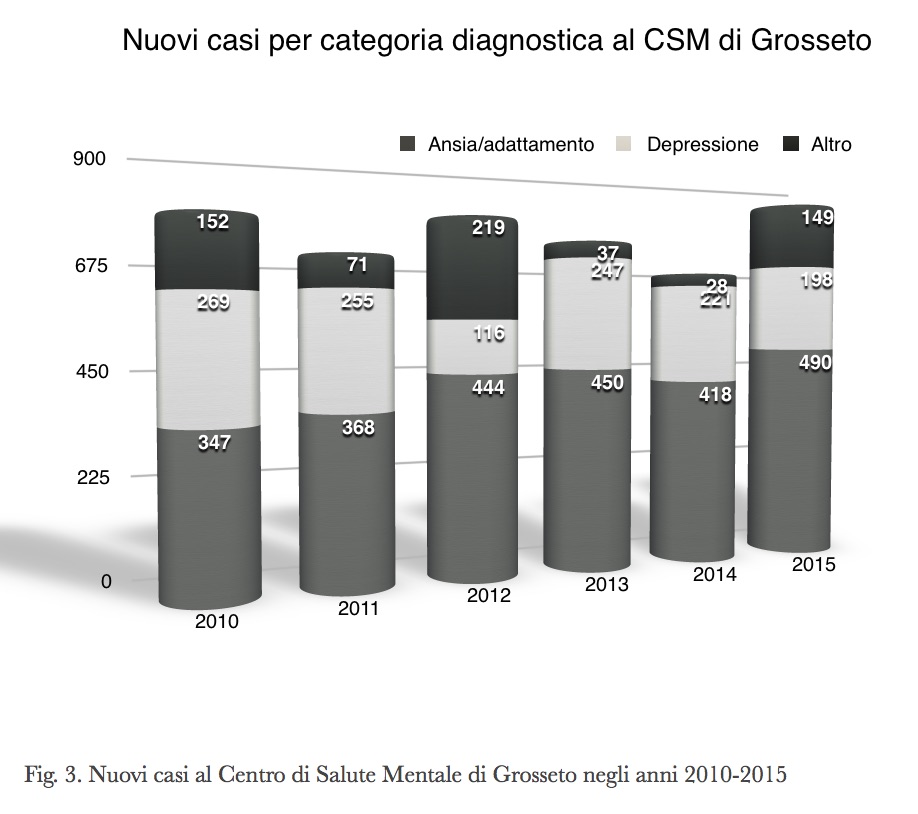
Eppure i Servizi Psichiatrici sembrano avere enormi difficoltà a differenziare la propria offerta di cura per i nuovi bisogni emergenti, quasi il passato di lotta alle istituzioni manicomiali costituisca oggi una zavorra per il futuro (“Looking ahead, aware of a past that should encourage to go further, and not burden the future.” scrive Fioritti nel suo editoriale (30, a pg. 5).
Per ridurre il gap fra teoria e pratica, una proposta nata dalla collaborazione fra gruppi di auto-mutuo aiuto, operatori del Centro di Salute Mentale e dal gruppo di Medici di Medicina Generale Grosseto Centro
Nel 2011 la Regione ha deliberato per Grosseto un progetto sperimentale per il trattamento della depressione in collaborative care con le cure primarie. Un gruppo di operatori del Centro di Salute Mentale e 9 Medici di Medicina Generale del Modulo di Grosseto Centro hanno iniziato a collaborare per creare un percorso diagnostico per la Depressione con un budget minimo di circa € 18.000.
Gli operatori del Centro di Salute Mentale di Grosseto potevano contare su diverse esperienze realizzate fino dagli inizi degli anni 2000, quali un elevato numero di gruppi di mutuo auto-aiuto promossi negli anni; il trattamento cognitivo comportamentale individuale e di gruppo sui disturbi d’ansia (31) e un ambulatorio di consulenza rapida per i Medici di Medicina Generale (MMG) sul modello del Progetto Leggieri dell’Emilia-Romagna (32). Dal punto di vista teorico, invece, nel 2011 erano appena uscite le Linee Guida NICE n. 123 (4) per il trattamento dei Disturbi Mentali Comuni e dal 2006 era stato avviato il progetto Improve Access to Psychological Therapies (IAPT) con l’obiettivo di estendere il trattamento psicoterapico dei Disturbi Mentali Comuni alla popolazione generale (33). Il progetto era iniziato in due centri pilota (19) e aveva ricevuto nel 2007 da Alan Johnson, Segretario di Stato per la Salute inglese, uno stanziamento di £ 173 milioni per poterlo estendere a tutta l’Inghilterra (33). Le esperienze maturate nello IAPT sono state teorizzate nel manuale pratico “Oxford Guide to Low Intensity CBT Interventions” (34): una grande risorsa di idee per il nostro progetto.
A livello di Cure primarie viene introdotto, con il Piano Sanitario della Regione Toscana 2008-2010, il Chronic Care Model (CCM) (Delibera n. 53 del 16/7/2008 e pubblicato sul Bollettino ufficiale della Regione Toscana il 30/07/2008) seguito dalla delibera n. 716 del 3/08/2009 che propone un modello innovativo di gestione delle malattie croniche con il passaggio dalla “Medicina di Attesa” alla “Medicina di Iniziativa”, indirizzando le malattie croniche verso percorsi di cura programmati e predefiniti per singola patologia. L’obbiettivo è garantire una adeguata risposta sanitaria al “bisogno di salute” con interventi specificatamente indirizzati alla cronicità nel rispetto delle Linee di Indirizzo della Regione Toscana. Il CCM viene introdotto a Grosseto nel 2011 con un progetto pilota costituito da undici Medici di famiglia (Modulo Grosseto Centro) coordinati da un Medico Referente (Dr.ssa Rita De Lilla) che ha il compito di relazionarsi con i componenti del team multiprofessionale (medici, infermieri ed operatori sanitari) per condividerne obbiettivi, individuare le criticità, validare il percorso durante la sua attuazione, apportare modifiche, se necessarie, per promuovere un approccio basato sulle evidenze cliniche, ma nel rispetto dell’individuo e di un rapporto individuale e mai freddamente professionale. La metodologia si è avvalsa di supporto tecnico informatico (MILLEWIN-Clinicalinformation system). Il Chronic Care Model ha reso possibile:
- Redigere i registri di patologia
- Programmare la prima visita e le successive (follow-up)
- Promuovere nuovi stili di vita durante gli incontri programmati
- Sviluppare il self-management, cioè l’autogestione della propria patologia con educazione di norme igienico sanitari come ad esempio il controllo del peso nello scompenso cardiaco; il controllo autonomo della glicemia nel diabetico oppure l’abolizione del fumo, la riduzione dell’uso di alcolici e la promozione della attività fisica.
- Incentiva le risorse della comunità coinvolgendo le associazioni presenti sul territorio (come, ad esempio, l’Associazioni Diabetici, i centri alcologici, i centri antifumo o i gruppi di auto mutuo aiuto) per una collaborazione attiva, strutturata che punta a generare sul territorio “reti organizzate”. L’obbiettivo è innescare una reazione a catena, un effetto domino che partendo dai bisogni del territorio ne adegua le risposte alle esigenze reali della popolazione in un’ottica nuova di “democrazia sanitaria”.
Il Gruppo pilota di Medici di Medicina Generale di Grosseto Centro, terminata la sperimentazione del CCC, ha lanciato un’altra sfida, applicare il Chronic Care Model ai Disturbi Mentali Comuni, che, fino ad oggi, non sono state considerate delle cure primarie di pari dignità, sottostimando i costi in termini di qualità di vita della popolazione e non meno importanti costi economici (ad esempio assenze dal lavoro e consumo di farmaci).
L’applicabilità del CCM ai DMC è stata l’intuizione innovativa che oggi ci ha condotto ai risultati ottenuti grazie alla collaborazione dell’allora Direttore Sanitario Dr. Giuseppe Corlito (e, contemporaneamente, responsabile Psichiatra di Grosseto) e del gruppo di MMG del Modulo Grosseto Centro con il referente di zona, Dr.ssa Rita De Lilla.
Il percorso concreto è nato dalla collaborazione degli operatori del Centro di Salute Mentale a realizzare un modello nuovo per trattare i DMC che inizi nello studio del MMG dove la persona può incontrare altri professionisti del territorio (infermiere formate, psicologi e talvolta lo specialista psichiatra) nel rispetto del modello CCM.
Il Percorso Diagnostico Terapeutico Assistenziale (PDTA)
Il PDTA è un lavoro in team, un team costituito dalla persona con il Disturbo Mentale Comune (DMC), il suo Medico di Medicina Generale (MMG) e da un gruppo di professionisti esperti che, nell’esperienza di Grosseto, sono operatori del Centro di Salute Mentale. Nel gruppo di lavoro (chiamato Team DEC da Disturbi Emotivi Comuni) lavorano e hanno lavorato psichiatri (tra cui ML), infermieri (tra cui LT), educatori e psicologi in formazione (tra cui GC). Nel progetto inglese dello IAPT il professionista esperto è chiamato “Psychological Wellbeing Practitioners” (Professionista del Benessere Psicologico) è formato con appositi corsi di uno o tre anni e può trattare fino a 250 persone in un anno (35). L’Infermiera Luciana Taranto ha trattato in un anno, con un budget di 10 ore settimanali, un centinaio di persone ottenendo un outcome (definito come riduzione delle scale di ansia e depressione) in linea con i migliori risultati inglesi (13). Tutte le figure professionali del team DEC hanno fatto interventi psicoeducativi brevi. Per i trattamenti cognitivi di gruppi o singoli, c’è la presenza di uno psicoterapeuta (tra cui ML).
Il percorso inizia nelle cure primarie dove il MMG (tra cui RDL) individua la persona con un Disturbo Mentale Comune, lo valuta, lo motiva al trattamento e inizia la collaborazione con gli operatori del Centro di Salute Mentale. Nella tappa successiva l’operatore formato riceve la segnalazione dal MMG con le informazioni sulla persona, le sue risorse e il motivo dell’invio. Approfondisce la valutazione e formula con la persona inviata gli obiettivi da raggiungere e il percorso da fare. L’intervento principale consiste in un auto-aiuto guidato, con la possibilità di aumentare l’intensità di cura con interventi cognitivo comportamentali di gruppo o in sessioni individuali. La collaborazione si conclude con le indicazioni dell’operatore al MMG dell’intervento svolto, dei risultati ottenuti e delle indicazioni per il monitoraggio della persona. Il percorso si conclude invece a livello di cure primarie dove il MMG incoraggia la persona a continuare l’auto-cura e i cambiamenti dello stile di vita necessari per mantenere il suo benessere, riattivando la collaborazione in caso ci sia bisogno nuovamente di un intervento acuto, secondo il modello del Chronic Care Model (36). Le tre tappe cure primarie, collaborative care e cure primarie sono descritte in maggior dettaglio nelle sezioni che seguono.
Prima tappa: individuazione del caso, motivazione e inizio della Collaborative Care
La valutazione inizia a livello di cure primarie. Il bisogno della persona talvolta palese, ma il più delle volte mascherato da sintomi organi. Il MMG applica una metodologia semplice di approccio ai DMC durante la visita, considerando il fatto che può contare su una conoscenza prolungata nell’arco di diversi anni del paziente; sulla visione globale del suo vissuto, sulla conoscenza delle malattie concomitanti e delle terapie farmacologiche in atto e su un esame clinico per escludere eventuali problemi organici. Conoscenze che, nel progetto di collaborazione, sono condivise con i professionisti delle salute mentale che condividono, a loro volta, con il MMG le proprie conoscenze specifiche e l’uso di semplici strumenti per lo screening e la valutazione del trattamento quali le scale GAD-7 (17) e del PHQ-9 (18). La collaborative care inizia dalla prima visita nello studio del MMG.
Per favorire il riconoscimento del DMC il MMG può fare più attenzione alle persone che presentano o hanno presentato i sintomi fisici della depressione o di problemi fisici cronici (depressione) oppure di persone che presentano o hanno presentato i sintomi fisici di un possibile disturbo d’ansia o hanno subito un trauma recente (ansia) (37). Sono spesso le persone che fanno molti accessi all’ambulatorio con sintomi difficilmente inquadrabili in un quadro organico.
Dopo la visita medica il MMG discute con la persona il possibile legame fra i sintomi e la presenza di stress o fattori emotivi in un clima ematico e rassicurante che la motivi al passo successivo cioè ad intraprendere un percorso innovativo, senza tempi di attesa, che lo vede affidato alle cure di professionisti (infermiera formata o psicologo o psichiatra) che lo incontreranno più volte per valutarne il disagio e per concordare un piano di “cura” condiviso. La tempestività è un requisito fondamentale che le cure primarie possono offrire per un intervento efficace in ambito psichiatrico a cui i professionisti della collaborative care devono rispondere con tempi di attesa ridotti al minimo.
Il MMG compie quindi:
- lo screening dei pazienti;
- l’inquadramento generale in un DMC;
- motiva la persona al trattamento e spiega il percorso di trattamento;
- fornisce all’operatore della Collaborative Care le informazioni necessarie per inquadrare il caso.
Seconda tappa: La valutazione del disturbo, individuazione di un obiettivo e piano di trattamento
L’operatore della Collaborative Care riceve l’invio dal MMG, valuta le informazioni ricevute con la scheda di invio e, se ha bisogno di ulteriori approfondimenti o chiarimenti, contatta per telefono o mail il MMG. Quindi risomministra le scale PHQ-9 (18) e GAD-7 (17); valuta la gravità generale del disturbo (CORE-OM, (38)) e compie uno screening per la presenza di altri problemi psichici (SCL-90, (39)). Stabilisce, in collaborazione con la persona inviata, l’obiettivo principale dell’intervento. Se dalle scale o dal colloquio emergono disturbi specifici, quali, ad esempio, un disturbo di panico, li valuta con delle scale adatte al disturbo (ad es. il PDSS per il Disturbo di panico (40)).
L’ultimo item del PHQ-9 valuta la presenza di idee di morte e permette all’operatore di monitorare il rischio di suicidio.
I criteri per iniziare la collaborative care sono:
- La presenza di un Disturbo Mentale Comune (un disturbo d’ansia o dell’umore non psicotico);
- L’esclusione della presenza di un Disturbo Mentale Grave;
- L’esclusione di un alto rischio di atti autolesivi;
- L’assenza di altri trattamenti specialistici per il DMC in corso;
- La persona deve essere in grado di comprendere bene l’italiano scritto ed orale;
- Deve accettare di impegnarsi a leggere il manuale e cambiare i propri stili di vita;
- Se l’intervento psicoeducativo non ottiene gli obiettivi concordati, si può aumentare l’intensità di cura all’interno del percorso (trattamento cognitivo comportamentale di gruppo o individuale) o si può inviare al Centro di Salute Mentale per una presa in carico.
Se la persona non ha un DMC ma il disagio è causato da un altro tipo di stress (non soddisfa il 1° criterio), viene indirizzato ad altre agenzie più appropriate. Ad ai Servizi Sociali se la fonte principale del disagio è un problema economico. In questo caso l’intervento psicosociale si limita al counseling sulle eventuali conseguenze emotive del disagio economico.
Se la gravità del problema richiede una presa in carico (criteri 2 e 3) la persona viene inviata, in accordo con il MMG, al Centro di Salute Mentale.
Se la persona non è in grado di impegnarsi a cambiare le proprie abitudini di vita con un approccio psicoeducativo (vedi punto 6 nei criteri di inclusione) o preferisce iniziare un trattamento farmacologico, viene indirizzato all’Ambulatorio di consulenza rapido per i MMG dove uno psichiatra può fornire una consulenza al collega delle cure primarie sulla diagnosi ed eventuale terapia farmacologica (in genere uno o due incontri).
Se la persona inizia il trattamento, il primo intervento è l’auto-aiuto assistito (Guided self-help), che è un intervento autosomministrato dove un professionista formato introduce, supporta e valuta i progressi nell’uso di un manuale di auto aiuto o altro materiale elettronico basato sui principi della terapia cognitivo comportamentale (4). Per la depressione viene in genere usato un semplice manuale di poche pagine (41), per i disturbi d’ansia si consiglia d’usare i manuali per pazienti di Andrews e coll. (41) o, se in grado di leggere l’inglese, si indirizzano alle guide prodotte dal Trust inglese di Northumerland (https://web.ntw.nhs.uk/selfhelp/), oppure si usa il materiale elettronico disponibile sul sito di Psychology Tools (https://www.psychologytools.com/) nel quale è anche possibile trovare materiale tradotto in italiano.
Alla persona è richiesto l’impegno di usare il materiale di auto-aiuto basato su tecniche cognitive comportamentali sul disturbo e nel suo lavoro può contare su un professionista formato che, in 5 o 6 incontri, lo motiva e lo assiste a individuare e rompere i circoli viziosi che mantengono il disturbo d’ansia o di depressione (43). Nei manuali vengono illustrate semplici tecniche di coping, quali le tecniche di rilassamento; modificazioni del comportamento, quali l’esposizione graduale nei disturbi d’ansia (41) o l’incrementando delle attività piacevoli o gratificanti secondo i principi del Behavioral Activation in caso di depressione (44). Oltre l’80% delle persone è trattata a questo livello.
Qualora il disturbo non risponda all’auto-aiuto guidato (criterio di esclusione 6) o richieda la presenza di uno psicoterapeuta, si indirizza la persona ad un gruppo di trattamento cognitivo comportamentale dedicato alla depressione o ai disturbi d’ansia. Questo è il secondo step di intensità di cura (4) che fa parte dello stesso percorso e al quale uno psicoterapeuta collaborano i professionisti esperti.
I gruppi accolgono da 5 a 12 persone, si tengono al Centro di Salute Mentale con cadenza bisettimanale per un totale 8-10 incontri della durata di un’ora e mezza ciascuno. Si tengono due tipi di gruppo: per i disturbi depressivi e per i disturbi d’ansia, usando in gruppo lo stesso materiale impiegato nell’auto-aiuto guidato.
In casi di particolare gravità, o per la presenza di più di un disturbo prevalente, possono essere organizzati trattamenti singoli di breve durata con uno psicoterapeuta (terzo step di intensità di cura).
Il lavoro multidisciplinare del team di professionisti e psicoterapeuti esperti, permette un uso flessibile delle risorse e il professionista esperto può chiedere la collaborazione di un collega per un particolare problema. Ad esempio lo psichiatra può fornire un consiglio sul trattamento farmacologico prescritto dal MMG all’interno di un intervento di auto-aiuto guidato. Oppure si può offrire una sezione individuale ad una persona che presenta particolari difficoltà a progredire nel gruppo di trattamento.
In tutti e tre i livelli di intensità di trattamento vengono sistematicamente valutati ad ogni incontro con le due scale PHQ-9 (18) e GAD-7 (17) per l’ansia e la depressione. Qualora l’intervento a bassa intensità non sia efficace, in accordo con il MMG, si invita la persona ad una presa in carico da parte del Centro di Salute Mentale.
Anche questo caso è garantita la massima flessibilità del percorso. Ad esempio, una persona in trattamento CBT ad alto rischio di suicidio è stata inserita per una settimana nel Day Hospital e ripresa in carico appena superato il rischio. A diversi anni dal primo intervento la persona ha avuto bisogno, dopo un secondo episodio depressivo, di un solo altro intervento di breve durata.
Raggiunto l’obiettivo concordato, l’operatore riassume gli interventi fatti, individua con la persona l’intervento (o gli interventi) che lo hanno aiutato di più durante il percorso e i punti di maggiore criticità sui cui è importante continuare ancora a lavorare per evitare ricadute e riassume quanto discusso in una lettera da consegnare al MMG.
L’operatore formato quindi:
- Acquisisce la segnalazione da parte del MMG e le informazioni da lui fornite;
- a una valutazione più accurata del bisogno di trattamento e verifica la presenza dei requisiti per il trattamento;
- Inizia un auto-aiuto guidato di breve durata (4-6 incontri), oppure un trattamento cognitivo di gruppo o individuale;
- Riassume con la persona i risultati ottenuti e le strategie usate e da usare in futuro per prevenire una ricaduta;
- Condivide con il MMG il lavoro fatto e da indicazione su come supportare la persona nel suo cambiamento e come comportarsi in caso di ricaduta.
Terza tappa: la conclusione della collaborative care e il monitoraggio nelle cure primarie
In questa fase il MMG applica i principi del Chronic Care Model (45) per promuovere il consolidarsi dei cambiamenti dello stile di vita. Infatti la Collaborative Care non finisce con il ritorno della persona al MMG, ma continua nel tempo con follow-up (per telefono o email) a tempo indeterminato.
Può avvalersi di risorse di comunità, come ad esempio l’invio di una persona che ha concluso l’intervento di auto-aiuto guidato per un problema di depressione all’Attività Fisica Assistita (AFA) per mantenere il benessere. Oppure può indirizzare la persona ad uno dei gruppi di auto-mutuo aiuto. Il PDTA è una garanzia alla possibile “guarigione futura,” è una opportunità che non deve essere negata, ma potenziata attraverso una collaborazione con la società che aiuta a rendere questi disturbi più “visibili” e meno discriminati dallo stigma.
Se il rischio di una ricaduta è alto, può stabilire una verifica periodica dell’ansia e della depressione somministrando le scale PHQ-9 e GAD-7 dopo 1 o 3 o 6 mesi dalla fine della collaborative care. La verifica può essere programmata sul sistema informativo del MMG e condotta da un’altra figura del team, quali l’infermiera con modalità analoghe alle periodiche verifiche dell’emoglobina glicata nel modulo del diabete. Se il MMG rileva sintomi di ricaduta o di situazioni estremamente stressanti per la persona, può riattivare la collaborative care.
Il MMG quindi:
- Attiva, se appropriato, le risorse di comunità e incoraggia la persona a continuare a praticare le nuove abilità apprese;
- Monitorizza l’andamento della persona nel tempo.
Conclusioni
Il PDTA da noi elaborato può offrire una risposta appropriata e costo-efficace (2) ad uno dei maggiori problemi di salute della popolazione e ridurre il gap (7) fra quello che è praticamente possibile, e ciò che viene normalmente fatto nella pratica clinica.
I punti di forza della nostra proposta di PDTA sono l’integrazione nei sistemi di cura esistenti (cure primarie e servizi di psichiatria) ed un facile passaggio ai diversi livelli di intensità di cura. Il metodo si è dimostrato efficace nella pratica clinica usuale ((46) e (16)); efficiente perché capace di usare le risorse delle persone e facile da insegnare. La figura 4 illustra graficamente il concetto: poche nozioni specialistiche, applicabili a gran parte delle persone con un bisogno.
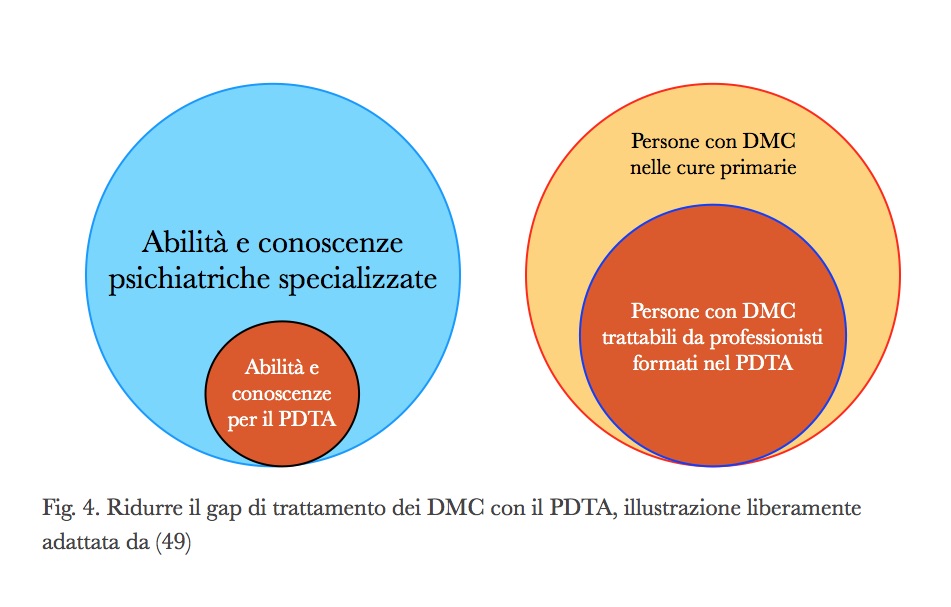
Il maggior punto di debolezza riscontrato è la difficoltà a passare da una fase sperimentale ad una di pratica consolidata (o “scale up”, come dice il progetto mhGAP, (27)) che comporta la più impegnativa riorganizzazione del Servizio di Salute Mentale e delle cure primarie. Un problema evitato nel progetto IAPT inglese con la creazione di una rete di nuovi servizi ad hoc (33).
Il premio Nobel Amartya Sen ci ha ricordato che sia per lo sviluppo umano che per ridurre la povertà bisogna migliorare le capacità delle persone di fare ed essere ciò che ha per loro un vero valore (47), e poche cose hanno un vero valore se ansia e depressione ci rendono difficile persino compiere le attività più banali come passeggiare per strada. C’è bisogno di un altro grosso cambiamento che richiede nuovamente lo sforzo comune per abbattere i muri, ora invisibili, delle istituzioni.
Bibliografia
1. Lindqvist S. Sahara Journey. Londra: Granta; 2012.
2. WHO. Investing in mental health: evidence for action. 2013. http://apps.who.int/iris/bitstream/handle/10665/87232/9789241564618_eng.pdf;jsessionid=4854B52BC7058B430B72E845DAB43729?sequence=1 Accessed 11 June, 2018.
3. Bloom DE, Cafiero ET, Jané-Llopis E, et al. The Global Economic Burden of Noncommunicable Diseases. Geneva: World Economic Forum; 2011.
4. NICE (National Institute for Health and Clinical Excellence). Common mental health disorders. Identification and pathways to care. National Clinical Guideline Number 123. nice.org.uk/nicemedia/live/13476/54604/54604.pdf Accessed Nov 2, 2011.
5. De Girolamo G, Polidori G, Morosini P, et al. Prevalenza dei disturbi mentali comuni in Italia, fattori di rischio, stato di salute ed uso dei servizi sanitari: il progetto ESEMED-WMH. Epidemiologia Psichiatria Sociale; Suppl. 8; 2005.
6. Alonso J, Codony M, Koves V, et al. Population level of unmet need for mental healthcare in Europe. Br J Psychiatry. 2007 Apr; 190: 299-306.
7. Kohn R, Saxena S, Levav I, Saraceno B. The treatment gap in mental health care. Bull World Health Organ. 2004; 82 (11): 858-866.
8. Stossel S. My age anxiety. Fear, hope, dread and the search for peace of mind. London: Windmill Book; 2014.
9. Slavich A. All’ombra dei ciliegi giapponesi. Gorizia 1961. Merano: Edizioni Alphabeta Verlag; 2018.
10. Attadio N. Dove nasce il vento. Vita di Nellie Bly, a free American girl. Firenze: Giunti; 2018.
11. Bly N. Ten days in a mad-house. New York. Ian L. Munro Publisher. http://digital.library.upenn.edu/women/bly/madhouse/madhouse.html. Accessed April 20, 2018; 1887.
12. Foot J. Photography and radical psychiatry in Italy in the 1960s. The case of the photobook Morire di Classe (1969). Hist Psychiatry. 2015; 26(1): 19-35. doi: 10.1177/0957154X14550136. Accessed May 3, 2018.
13. Mezzina R. Forty years of the Law 180: the aspirations of a great reform, its successes and continuing need. Epidemiol Psychiatr Sci. 2018 Mar; 6: 1-10 doi:10.1017/S2045796018000070. Accessed May 5, 2018.
14. Goldberg D, Huxley P. Mental illness in the community. The pathway to psychiatric care. London: Tavistoc; 1980.
15. Lussetti M, De Lilla R, Madrucci M, Taranto L, Paradisi G, Scotto R, Cardamome G. Il trattamento dei Disturbi Mentali Comuni (CMD): una rivoluzione? Nuova Rassegna Studi Psichiatrici Vol.6 - 20 dicembre 2012. Accessed January 5, 2013.
16. Lussetti M, Taranto L, de Lilla R, Cardamone G, Team-Disturbi Mentali Comuni. La psicoeducazione nell’implementazione di un percorso integrato per il trattamento dei disturbi mentali comuni condiviso tra i medici di medicina generale e il Centro di Salute Mentale. Nuova Rassegna Studi Psichiatrici Vol.10 - 19 dicembre 2014.
17. Spitzer RL, Kroenke K, Williams JBW et al. A Brief measure for assessing Generalized Anxiety Disorder. The GAD-7. Arch Intern Med. 2006. 166 (10): 1092-1097.
18. Kroenke K, Spitzer RL. The PHQ-9. Validity of brief depression severity measure. J Gen Intern Med. 2001. 16 (9); 606-613.
19. Parry G, Barkham M, Brazier J, et al. An evaluation of a new service model: Improving Access to Psychological Therapies demonstration sites 2006-2009. Final report. NIHR Service Delivery and Organisation Programme. 2011. http://eprints.whiterose.ac.uk/90773/1/SDO_FR_08-1610-154_V01.pdf Accessed May 4, 2018.
20. Sanderson K, Andrews G. Prevalence and severity of mental health-related disability and relationship to diagnosis. Psychiatr Serv. 2002; 53 (1): 80-86.
21. Murray CJL, Vos T, Lozano R et al. Disability-adjusted life years (DALYs) for 291 diseases and injuries in 21 regions,1990−2010: a systematic analysis for the Global Burden of Disease Study 2010. Lancet. 2012 Dec; 380: 2197-2223.
22. Vos T, Flamant AD, Naghavi M et al. Years lived with disability (YLDs) for 1160 sequelae of 289 diseases and injuries 1990-2010: a systematic analysis for the Global Burden of Disease Study 2010. Lancet. 2012 Dec; 380: 2163-2196.
23. Starace F, Baccari F, Mungai F. La salute mentale in Italia. Analisi delle strutture e delle attività dei Dipartimenti di Salute Mentale. Quaderni di epidemiologia psichiatrica N. 1/17. http://siep.it/quaderno-siep/. Accessed May 3, 2018.
24. Abas M, Bower E, Cooper S, et al. ‘Opening up the mind’: problem‑solving therapy delivered by female lay health workers to improve access to evidence‑based care for depression and other common mental disorders through the Friendship Bench Project in Zimbabwe. Int J Ment Health Syst. 2016; May 11: 10-39.
25. Chibanda D, Weiss HA, Verhey R, et al. Effect of primary care-based psychological intervention in symptoms of common mental disorder in Zimbabwe. A randomized clinical trial. JAMA 2016; 316 (24): 2618-2626.
26. Ranga Mberi. Harare's park bench grandmas: 'I speak to them and feel a load is lifted off my heart’. The Guardian, 14th April 2017. https://www.theguardian.com/global-development/2017/apr/14/harare-friendship-bench-grandmothers-mental-health-zimbabwe. Accessed May 23, 2018.
27. WHO. mhGAP Intervention Guide for mental, neurological and substance use disorder in non-socialized health settings. Ver 2. 2016. http://apps.who.int/iris/bitstream/10665/250239/1/9789241549790-eng.pdf; Accessed March 6, 2017.
28. WHO Collaborating Centre for Research and Training, Dipartimento di Salute Mentale, A.A.S. n.1 Triestina. Piano d'azione per la salute mentale 2013-2020. http://www.salute.gov.it/imgs/C_17_pubblicazioni_2448_allegato.pdf, Accessed 2/1/2017.
29. Ivbijaro G (Ed.). Companion to primary care mental health. London: Wonca & Radcliffe Publishing; 2012.
30. Fioritti A. Is freedom (still) therapy? The 40th anniversary of the Italian mental health care reform. Editorial. Epidemiol Psychiatr Scie. 1018; Jan 16:1-5. doi:10.1017/S204579601700067. Accessed May 5, 2018; 2018.
31. Lussetti M. La diffusione del trattamento dell'ansia nei servizi pubblici. In: Andrews G, Creamer M, Crino R, et al. Trattamento dei disturbi d'ansia. Guide per il clinico e manuali per chi soffre del disturbo. Torino: Centro Scientifico Editore; 2003: 597-606.
32. Fioritti A, Ferri M. Il Programma “Giuseppe Leggieri” nelle politiche di salute mentale della Regione Emilia-Romagna. In: Curcetti C, Morini M, Parigini L, Brambilla A (a cura di). Programma regionale “Giuseppe Leggieri” integrazione tra cure primarie e salute mentale. Report 2009. http://salute.regione.emilia-romagna.it/documentazione/rapporti/programma-regionale-giuseppe-leggieri-integrazione-tra-cure-primarie-e-salute-mentale. Accessed December 4, 2015; 2010: 3-4.
33. Seward J, Clark M. Establishing the Improved Access to Psychological Therapies programme: lessons from large-scale change in England. In: Bennett-Levy J, Richards D, Farrand P, Christensen H, et al. (Edts.). Oxford guide to low intensity CBT interventions. Oxford: Oxford University Press; 2010: 479-486.
34. Bennett-Levy J, Richards D, Farrand P, Christensen H, et al. (Edts.). Oxford guide to low intensity CBT interventions. Oxford: Oxford University Press; 2010.
35. IAPT. Psychological wellbeing practitioners. Playing a key role in maintaning the nation's wellbeing. Best practice guideline. https://www.uea.ac.uk/documents/246046/11991919/PWP+Best+Practice+Guide.pdf Accessed 6 March, 2011.
36. Wagner EH, Austin BT, Davis C, et al. Improving chronic illness care: translation evidence into action. Health Affairs. 2001; 20: 75-85.
37. NICE. NICE Charter. https://www.nice.org.uk/Media/Default/About/Who-we-are/NICE_Charter.pdf. Accessed 22 October, 2018; 2013.
38. Evans C, Connell J, Barkham M, et al. Towards a standardised brief outcome measure: psychometric properties and utility of the CORE-OM. Br J Psychiatry. 2002 Jan; 180: 51-60.
39. Derogatis, L. Manuale di somministrazione e scoring. Adattamento italiano di SCL-90-R (I. Sarno, E. Preti, A. Prunas, & F. Madeddu, a cura di). Firenze: Giunti, Organizzazioni Speciali; 2011.
40. Shear MK, Brown TA, Barlow DH, et al. Multicenter collaborative Panic Disorder Severity Scale. Am J Psychiatry 1997;154 (11): 1571-1575.
41. Lussetti M. Essere depressi e giù d’umore. Una guida all’auto aiuto. Edizione italiana a cura di Marco Lussetti. Arcidosso (GR): Edizioni Effigi; 2013.
42. Andrews G, Creamer M, Crino R, et al. Trattamento dei disturbi d'ansia. Guide per il clinico e manuali per chi soffre del disturbo. Torino: Centro Scientifico Editore; 2003.
43. Williams C, Chellingsworth M. CBT. A clinician's guide to using the five areas approach. London: Hodder Arnold; 2010.
44. Ekers D, Richards D, McMillan D, et al. Behavioural activation delivered by the non-specialist: phase II randomised controlled trial. Br J Psychiatry. 2011; 198 (1): 66-72.
45. Bodenheimer T, Wagner EH, Grumbach K. Improving primary care for patients with chronic illness. JAMA. 2002; 288 (14): 1775-1779.
46. Lussetti M, Taranto L, Del Lesti A, Cardamone G. Il trattamento dei Disturbi Mentali Comuni nell'Unità Funzionale Salute Mentale Adulti di Grosseto. Toscana Medica. 2011; 10 (11): 12-13.
47. Alkire S. Valuing freedom. Sen’s capability approach and poverty reduction. Oxford: Oxford University Press; 2002.
48. Lora A. An overview of the mental health system in Italy. Ann Ist Super Sanità. 2009; 45 (1): 5-16.
49. WHO. mhGAP. Training of Trainers and Supervisors (ToTS) training programme. http://www.who.int/mental_health/mhgap/tots_slides.pdf. Accessed 5 May, 2018.






