Recovery nei centri diurni della psichiatria: uno studio esplorativo nel “mondo reale” degli utenti e dei loro familiari
1 Psichiatra, Dipartimento di Salute Mentale Aulss 9 Scaligera, Centro di Salute Mentale Legnago (VR)
2 Professore, Psichiatra, Sezione di Psichiatria, Dip. Di Neuroscienze, Biomedicina e Scienze del Movimento, Università di Verona
3 PhD Dottore di Ricerca, Psicoterapeuta, Sezione di Psichiatria, Dip. Di Neuroscienze, Biomedicina e Scienze del Movimento, Università di Verona
4 PhD Dottore di Ricerca, Statistico, Sezione di Psichiatria, Dip. Di Neuroscienze, Biomedicina e Scienze del Movimento, Università di Verona
5Educatore Professionale, Dipartimento di Salute Mentale Aulss 9 Scaligera, Centro di Salute Mentale Legnago (VR)
6 Assistente sociale specialista, Sezione di Psichiatria, Dip. Di Neuroscienze, Biomedicina e Scienze del Movimento, Università di Verona
7 (corresponding author), Psicoterapeuta, Dipartimento di Salute Mentale Aulss 9 Scaligera, Centro di Salute Mentale Legnago (VR).
I centri diurni dei servizi di salute mentale rappresentano una componente fondamentale per la psichiatria di comunità in Italia. Sebbene un programma di riabilitazione basato su trattamenti di assistenza diurna abbia un impatto significativo sia nell’ambito del funzionamento sociale, che della qualità della vita, ad oggi, risulta non ancora indagato il rapporto tra la soddisfazione per il trattamento, la qualità della vita e il recovery, elementi che sembrano cruciali per valutare i risultati degli interventi dal punto di vista dei pazienti con gravi disturbi mentali. Il primo obiettivo di questo studio è quello di valutare l'effettiva presenza di utenti in recovery nel 'mondo reale' di un servizio di salute mentale comunitario in Italia. Il secondo obiettivo è di esplorare la relazione tra la dimensione del recovery e le altre dimensioni soggettive valutate dagli utenti come la qualità della vita, la soddisfazione per gli interventi ricevuti secondo gli utenti e i loro familiari e, infine, i fattori ritenuti significativi nel percorso di recovery. I nostri risultati qualitativi e quantitativi indicano che le persone affette da una grave malattia mentale che ricevono un'assistenza orientata al recovery e al paziente nel contesto di relazioni collaborative e a lungo termine sono più soddisfatte delle loro cure, hanno meno sintomi psichiatrici, migliori risultati di recupero e migliore qualità della vita.
In Italy, day care centers represent a crucial component of psychiatric care in community setting. Rehabilitation programmes based on community care have a significant impact in terms of both functioning and quality of life for patients with severe mental disorders. Nevertheless, there is a dearth of research on the relationship between patient’s satisfaction, quality of life and recovery. These are crucial aspects allowing to evaluate the effectiveness of interventions directly by the perspective of patients with severe mental illness. The first aim of this study is the evaluation of the presence of patients “in recovery” in a “real world” community mental health service in Italy. The second aim is the investigation of the relationship between recovery and other subjective dimensions, such as quality of life, patients’ and relatives’ satisfaction with care and relevant factors in the recovery path itself. Our qualitative and quantitative results show that patients with severe mental disorders receiving long-term patient-centered and recovery-oriented care reported higher satisfaction with care, quality of life and recovery and lower psychiatric symptoms.
I centri diurni dei servizi di salute mentale sono nati inizialmente in alternativa al ricovero ospedaliero ed in seguito hanno assunto un ruolo specifico nell'ambito della riabilitazione psico-sociale. Loro caratteristica è di essere posti nella comunità ed offrire attività ricreative e di riabilitazione per un numero variabile di utenti, a seconda delle dimensioni della struttura e del tipo di attività svolte, per un periodo che dovrebbe essere limitato e finalizzato al reinserimento nella società ed eventualmente in ambito lavorativo (Peloso e Valentini, 2016). In passato, alcuni studi hanno messo in evidenza l'efficacia dei programmi diurni nel ridurre i ricoveri ripetuti (Handa et al, 2009; Herz et al, 1997). Altri, più recenti, evidenziano che un programma di riabilitazione basato su trattamenti di assistenza diurna ha un impatto significativo e porta a risultati positivi, sia nell’ambito del funzionamento sociale, che della qualità della vita (Strkalj-Ivezic et al, 2013). Secondo la Cochrane (Shek et al, 2009), nella letteratura scientifica vi sono prove limitate per giustificare un programma di trattamento diurno; tuttavia, tale revisione non considera aspetti che sono considerati importanti nella valutazione dei risultati, come la qualità della vita e la soddisfazione per il trattamento ricevuto. Con un certo ritardo rispetto ai paesi anglosassoni, di recente diverse esperienze di approccio orientato al recovery sono emerse anche nei servizi di salute mentale italiani (Basso et al., 2016). Risulta però ancora poco indagato il rapporto tra la soddisfazione per il trattamento, la qualità della vita e il recovery, elementi che sembrano cruciali per valutare i risultati degli interventi dal punto di vista dei pazienti con gravi disturbi mentali. Il costrutto qualità della vita, infatti, è considerato un indicatore sia del funzionamento nella vita reale, sia della percezione soggettiva del benessere individuale; la qualità della vita si dimostra essere un ponte tra la concezione di recovery inteso come esito, e quella che lo vede come un processo attivo di costruzione di una vita significativa e soddisfacente, al di là degli effetti della malattia (Palumbo et al, 2016). Il primo obiettivo di questo studio è quello di valutare l'effettiva presenza di utenti in recovery nel 'mondo reale' di un servizio di salute mentale comunitario in Italia. Il secondo obiettivo è di esplorare la relazione tra la dimensione del recovery e le altre dimensioni soggettive valutate dagli utenti come la qualità della vita, la soddisfazione per gli interventi ricevuti secondo gli utenti e i loro familiari e, infine, i fattori ritenuti significativi nel percorso di recovery.
Lo studio è stato condotto nel Distretto n. 3 del Dipartimento di Salute Mentale ASL 9 del Veneto. Ha coinvolto tre centri diurni presenti in questo distretto, che fanno riferimento a tre bacini di utenza, ognuno servito da un Centro di Salute Mentale. La maggior parte delle attività sono svolte in gruppo e comprendono training di abilità sociali; problem-solving; training di illness management e recovery; strategie di prevenzione delle ricadute; tecniche di rilassamento; psico-educazione sulla malattia e sugli stili di vita sani; training di rimedio cognitivo; attività di inserimento lavorativo supportato; promozione delle attività del tempo libero; gruppi psicoeducativi dedicati ai membri della famiglia. Tutti gli utenti, nel periodo 2011-2016, sia che fossero ancora in trattamento con il servizio o fossero stati dimessi dai tre centri diurni sono stati potenzialmente inclusi in questo studio. I criteri principali di esclusione erano: assenza di una diagnosi di malattia psichiatrica; età inferiore a 18 anni; incapacità a rispondere ai questionari in modo indipendente; assenza del consenso informato. I dati socio-demografici e la diagnosi sono stati raccolti attraverso le cartelle cliniche dei pazienti.
Lo studio è stato condotto osservando le prescrizioni previste nella Declaration of Helsinki: ethical principles for medical research involving human subjects.
Nel periodo 2015-2016 tutti i pazienti (in carico e dimessi, in totale n. 110) sono stati contattati e si è chiesto loro, se interessati, di compilare una scheda socio-demografica e tre questionari self-report: il questionario ABC (Veltro et al, 2007), la scala sulla qualità della vita, MANSA (Priebe et al, 1999), e la scala di valutazione del recovery, RAS (Corrigan et al, 2004), dopo il consenso informato. La scala MANSA è a 16 domande compilate su una scala Likert a 7 punti e misura diversi aspetti della qualità della vita. Il questionario ABC è un questionario self-report di 34 items, messo a punto da una Associazione di Famigliari di pazienti psichiatrici in collaborazione con due psichiatri esperti, per valutare nella pratica la qualità percepita dei servizi di salute mentale, le esigenze in termini di informazioni, di interventi e bisogni. La scala RAS è una scala a 41-item composta da cinque sottoscale: la fiducia personale e la speranza, la volontà di chiedere aiuto, il raggiungimento degli obiettivi e l'orientamento al successo, la fiducia negli altri, e l'essere o meno dominati dai sintomi. La scala RAS è la migliore misura disponibile di recovery personale (Cavelti et al, 2012). Nel presente lavoro abbiamo utilizzato la versione italiana della RAS validata in un precedente studio italiano (Boggian et al, 2011). I caregiver sono stati intervistati utilizzando la versione "ABC familiari", le cui domande sono sostanzialmente le stesse della versione rivolta ai pazienti. Il case manager degli utenti ha compilato la versione italiana della scala HoNOS (Lora et al, 2001). La scala HoNOS è una scala multidimensionale, composta da 12 temi, che complessivamente misurano il comportamento, i sintomi, il funzionamento sociale e la gravosità della malattia, compilata da un operatore che ha buona conoscenza dell’utente.
Parte dello studio ha affrontato l'aspetto dell'analisi qualitativa derivata dai colloqui con gli utenti e le loro famiglie, raccolte dai professionisti operanti nei centri diurni in quanto la ricerca qualitativa basata sull'analisi delle narrazioni delle esperienze dei pazienti è diventata sempre più diffusa (Makdisi et al, 2013). A tale scopo è stata utilizzata l'intervista semistrutturata tratta da "The Recovery Workbook" di Spaniol (2009). La sintesi preliminare è stata portata avanti analizzando tutte le interviste dopo letture multiple ed estraendo i temi rilevanti sulla base della frequenza con cui apparivano; una volta completata questa parte, è stata discussa la struttura concettuale emergente, comparata e migliorata da alcuni degli autori che si sono confrontati secondo il metodo "brainstorming", così da poter raggiungere un consenso sulle aree rilevanti e sulle problematiche. Infine, i temi emersi sono stati comparati in un focus Group, insieme alla partecipazione di alcuni utenti e familiari.
I dati sulle caratteristiche socio-demografiche analizzati sono: età (< 45 vs 45 + anni), sesso, stato civile (classificati come: conviventi, single, sposato, separato / divorziato / vedovo); situazione abitativa (raggruppati in: da solo, con i genitori o parenti, in strutture comunitarie); status professionale (suddivisi in: lavoro competitivo, disoccupati, lavoro protetto, fuori della forza lavoro) e livello di istruzione (se il paziente ha ottenuto almeno un diploma di scuola superiore o no). I pazienti sono stati suddivisi, in base ai dati raccolti, in tre gruppi diagnostici: disturbi dell'umore, disturbi schizofrenici e disturbi della personalità. La somma di 6 domande sulla soddisfazione è stata calcolata sia per la scala ABC “utenti” sia per la scala ABC “familiari”, al fine di costruire un indicatore unico per la soddisfazione sia del familiare che del paziente. Data l'alta percentuale di parenti che non hanno riempito i questionari ABC (61%), è stata creata una variabile anche per la compilazione del questionario ABC “familiari”.
La variabile dipendente è stata identificata nel punteggio rilevato alla scala RAS, considerato come la misura di recovery. I quattro pazienti che non hanno compilato tale questionario sono stati esclusi e le analisi sono state eseguite sui restanti 106 pazienti. È stato creato un indicatore specifico per i pazienti che hanno raggiunto un punteggio RAS di almeno 158: tale variabile è stata definita come "Recovery".
Le statistiche descrittive (nel caso di variabili continue, medie e deviazioni standard; per le variabili categoriali, le frequenze e le percentuali per ogni gruppo) sono state calcolate sia per tutti i pazienti congiuntamente sia per i due gruppi determinati dalla presenza (o meno) di recovery separatamente. Nel caso dei punteggi dei questionari, la distribuzione normale è stata valutata mediante il test di Asimmetria e Curtosi (Royston, 1991). Quindi, in caso di deviazioni significative dalla normalità, è stato eseguito un t-test, mentre è stato adottato il test U di Mann-Whitney per valutare l'ipotesi nulla di uguale distribuzione tra i pazienti che erano e che non erano in recovery. Per quanto riguarda le variabili socio-demografiche, la diagnosi e la compilazione o meno da parte dei familiari del questionario ABC, la significatività delle differenze tra i pazienti in recovery e non in recovery è stata valutata attraverso un test Chi-quadrato. L'associazione tra i cinque punteggi del questionario è stata valutata attraverso la correlazione di Pearson o correlazione di Spearman (a seconda della distribuzione normale o meno delle variabili). Dopo regressioni logistiche separate per valutare la significatività congiunta delle variabili socio-demografiche e cliniche e dei punteggi di altri questionari (nel caso del questionario “ABC familiari”, è stata utilizzata la variabile indicatore per la compilazione del questionario, per rendere possibile effettuare la regressione su tutti pazienti) come predittori dello stato di recovery, è stata eseguita una regressione finale con le variabili significative a livello bivariato. Le analisi statistiche sono state implementate utilizzando Stata versione 14.1 (StataCorp, 2015).
Gli utenti arruolati per lo studio mostrano delle caratteristiche socio-demografiche tipiche dell’utenza dei nostri servizi; per la maggior parte single, di genere maschile, con un’età maggiore di 45 anni, con titolo di scuola media inferiore, che vivono con la famiglia di origine, disoccupati o con un lavoro protetto (Tab.1).
Table 1. Caratteristiche sociodemografiche e cliniche delle persone in recovery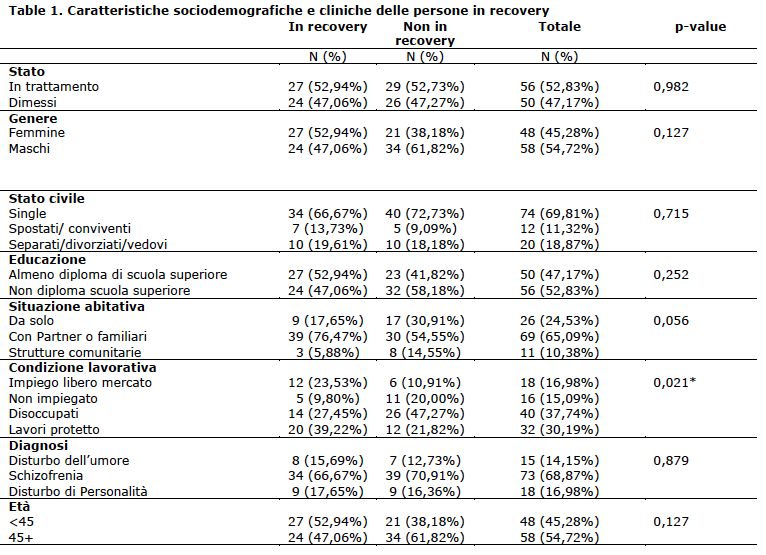
Nel nostro studio, considerando tutti i pazienti che frequentano i centri diurni, circa la metà di essi sono stati identificati in recovery. È emersa una correlazione positiva tra il punteggio totale della RAS e la qualità della vita. Infine, è emersa una significativa correlazione negativa tra recovery e presenza di sintomi (tab2, tab3).
Table 2. Punteggi scale delle persone in Recovery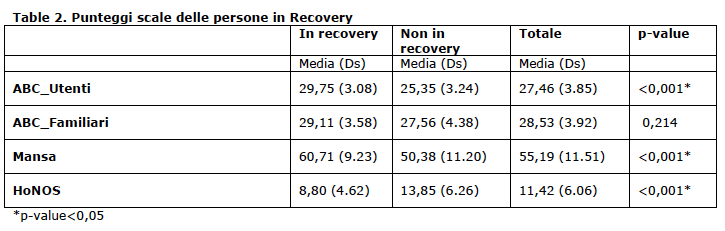
Table 3. Regressioni Logistiche per le persone in Recovery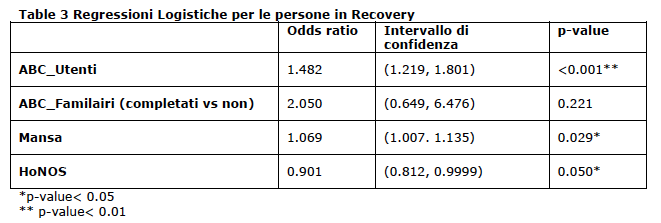
Analizzando le narrazioni emerse dall’intervista semistrutturata sul recovery, tra le cose che sono risultate maggiormente utili secondo i pazienti, c'è il conoscere altre persone con gli stessi problemi; ascoltare le storie di altri utenti che stavano meglio; sapere che ci sono altri che stavano peggio. Il ruolo del centro diurno è riconosciuto come occasione di confronto con altre persone e quindi come "rottura" dell'idea di essere il solo a soffrire o che il proprio disagio fosse unico e non condivisibile. Riguardo a cosa è stato importante dal punto di vista personale, gli utenti segnalano: socializzare con gli altri; impegnarsi nelle attività del centro; sentirsi una persona e non un paziente; confrontarsi con la realtà al di fuori del centro diurno. Tali considerazioni sembrano avvalorare da un lato il ruolo del centro e del confronto con gli altri come una “normalizzazione” degli aspetti traumatici della malattia, dall'altra della funzione di attivazione progressiva delle risorse personali.
Gli utenti riportano che il cambiamento per loro consiste nella scoperta di risorse, competenze e abilità; nel vedersi come una persona diversa e migliore rispetto al passato; nella percezione di una netta differenza tra un “prima” e un “dopo”; nell'aver raggiunto una condizione di normalità/benessere. Un processo di recovery è sostenuto dall'utilizzazione (o ri-utilizzazione) di competenze diverse per fare fronte alla vulnerabilità. È fondamentale ottenere un controllo sulla malattia, attraverso vari mezzi che vanno dall'uso di farmaci allo sviluppo di capacità di coping e strategie efficaci per affrontare i sintomi e i fattori di stress.
Dai racconti degli utenti sono emerse due definizioni del recovery: una vede il recovery come ritorno ad uno stato di benessere o recupero di una condizione che si è persa, l’altra considera il processo di recovery come sviluppo di competenze nuove.
Nel nostro studio, considerando tutti i pazienti che frequentano i centri diurni, circa la metà (48%) di essi sono stati identificati in recovery, confermando che migliorare il benessere dei pazienti è un obiettivo realistico di cura nei centri diurni. Quando le persone con disabilità psichiatrica vengono trattati in modo efficace e continuativo, è più probabile che siano in grado di fare progressi nel superamento della loro malattia. I nostri risultati confermano che essere in possesso di un lavoro (sia competitivo che lavoro protetto) è associato con lo stato di recovery. Anche se sono necessarie ulteriori ricerche per distinguere il valore del lavoro da altre attività nel promuovere il recovery (Connell et al., 2012), il ristabilimento dei ruoli sociali è visto come un mezzo per l'integrazione nella comunità più ampia (Walsh & Tickle, 2013). Anche vivere con partner o parenti (rispetto al vivere da solo) è associato con il recovery, però, con punteggio del p-value leggermente al di sopra del livello di significatività statistica convenzionale, quindi sarebbe necessario un set di dati più grande per confermare tale risultato. Come ci si aspettava, è emersa una correlazione positiva tra il punteggio totale della RAS e la qualità della vita, confermando gli altri risultati della letteratura (Boyer et al, 2013; Karow et al, 2014). I risultati hanno suggerito che lo stato di recovery è associato anche con la soddisfazione per le cure ricevute. Infine, è emersa una significativa correlazione negativa tra recupero e la presenza di sintomi. Il nostro studio ha trovato non significativa l’associazione tra soddisfazione e percezione di recovery da parte della famiglia. Questo potrebbe essere dovuto alla dimensione del campione: solo il 41% dei pazienti aveva parenti che hanno compilato il questionario. Inoltre, questi pazienti avevano significativamente più probabilità di essere in recovery rispetto a quelli senza compilazione. Per fare una considerazione speculativa, sembra che i pazienti in recovery abbiano familiari più disponibili a prendere parte alla loro cura. Un altro aspetto da evidenziare è il valore dato alle aspettative positive, cioè all'idea di poter migliorare ancora, che è presente in termini più elevati sia nei pazienti in recovery che nei loro familiari, rispetto ai non in recovery. Questo può essere collegato al fatto che le esperienze positive di recupero dalla malattia costituiscono un'ulteriore spinta motivazionale per proseguire nei propri obiettivi di salute (Tibaldi e Glovers, 2011).
Questo studio mirava a indagare il rapporto tra recovery, fattori ambientali e fattori personali attraverso la soddisfazione per gli interventi ricevuti, la qualità di vita percepita e la presenza di sintomi psichiatrici. Dai nostri dati, circa la metà degli utenti, sia in carico che dimessi dai centri diurni, sembra avere un buon esito con una sostanziale riduzione dei sintomi, una buona qualità della vita e funzionamento di ruolo. I risultati suggeriscono che le persone con una migliore percezione del proprio recupero dalla malattia, tendono ad avere una più alta soddisfazione per gli interventi ricevuti, nello specifico i programmi semiresidenziali e una migliore qualità di vita. Inoltre, si conferma che i sintomi psichiatrici hanno una relazione negativa con il recovery (Green et al, 2013). Questi aspetti possono essere legati ad alcune caratteristiche peculiari del centro diurno, che, ad esempio, non rimuove i pazienti dal loro abituale ambiente di vita o dalle reti di sostegno esistenti; oppure consente di acquisirne di nuove, insieme a strategie di coping che possono essere immediatamente applicabili al di fuori del contesto del centro diurno (Sibitz et al 2013). I dati sottolineano il ruolo dell’inclusione sociale e in particolare del lavoro, come fattore che contribuisce al processo di recovery. Progredire nel processo di recovery aumenta le opportunità di accedere alle risorse e alle attività della comunità e aiuta a superare gli ostacoli all’inclusione sociale: il recovery, insomma, genera recovery (Anczewska et al, 2014). Dai racconti sono emerse due definizioni del recovery (Piat, 2009): una vede il recovery come un ritorno ad uno stato di benessere (migliore salute) o di recupero di una condizione che si è persa, cioè il ritorno alla "normalità", e comprende i tentativi di ripristino di una identità precedente. Nel secondo caso, il processo di recovery è sostenuto dallo sviluppo di competenze nuove; considera il recovery come un processo di trasformazione ed evoluzione del sé, che procede oltre la malattia: la persona si vede con delle qualità nuove e migliori e con una vita più piena. Anzi, l'esperienza di malattia aiuta la persona a crescere: insomma, si è passati "attraverso" la malattia e se ne è usciti più forti. Potremmo dire che nel secondo significato il recovery implica la scoperta di una “persona migliore”, nonostante la malattia.
I nostri risultati indicano che le persone affette da una grave malattia mentale che ricevono un'assistenza orientata al recovery e al paziente nel contesto di relazioni a lungo termine e collaborative sono più soddisfatte delle loro cure, hanno meno sintomi psichiatrici, migliori risultati di recupero e migliore qualità della vita.
Tuttavia, lo studio è esplorativo e presenta alcune limitazioni. Primo, non è chiaro se le valutazioni riportate dagli utenti sono caratteristiche della popolazione più ampia con malattie mentali gravi, oppure se rappresentano un sottogruppo dall’esito favorevole. Secondo, le narrazioni degli utenti indicano generalmente che il recovery è indipendente dai sintomi, ma i nostri risultati sono in linea con gli studi che riportano una correlazione negativa tra sintomi e recovery. Terzo, questo studio è stato eseguito in una determinata posizione geografica e in un unico servizio di salute mentale, pertanto generalizzare questi risultati ad altri contesti è discutibile. Infine, data la natura trasversale di tale studio, i modelli causali fra recovery ed essere ancora in trattamento, la qualità di vita, lo stato occupazionale non sono stati valutati. In conclusione, i risultati possono essere considerati promettenti e potrebbero essere utili per esaminare in modo approfondito un campione più ampio di utenti in contesti simili e in studi futuri.
1. Peloso P, Valentini L. Day Centers as meeting places and turning points in the rehabilitation pathway. International Journal of Mental Health. 2016; 45, 42-50.
2. Handa K, Grace J, Trigoboff E, et al. Continuing day treatment programs promote recovery in schizophrenia: a case-based study. Psychiatry (Edgmont). 2009; 6(4), 32-36.
3. Herz M, Liberman R, McGlashan T. Practice guideline for the treatment of patients with schizophrenia. Am J Psychiatry. 1997; 54 (supp), 32-34.
4. Strkalj-Ivezic S, Vrodljac M, Muzinic L, Agius M. The impact of a rehabilitation day centre program for persons suffering from schizophrenia on quality of life, social functioning and self-esteem. Psychiatr Danub. 2013; 25(2), 194-199.
5. Shek E, Stein A, Shansis M, Marshall M, Crowther R, Tyrer P. Day hospital versus outpatient care for people with schizophrenia. Cochrane Database Syst Rev. Issue 2009, 4, art CD003240.
6. Basso L, Boggian I, Carozza P, Lamonaca D, Svettini A. Recovery in Italy: An Update. International Journal of Mental Health. 2016; 45:1, 71-88.
7. Palumbo D, Patriarca S, Molle D, Nicita A, Galderisi S. Funzionamento e qualità di vita nella schizofrenia. Noos. 2016; 22(3), 115-126.
8. Veltro F, Morosini PL, Gigantesco A, et al. A new self-report questionnaire called “ABC” to evaluate in a clinical practice the aid perceived from services by relatives, needs and family burden of severe mental illness. Clin Pract Epidemiol Ment Health. 2007; 3:15.
9. Priebe S, Huxley P, Knight S, Evans S. Application and results of the Manchester Short Assessment of Quality of Life (MANSA). Int J Soc Psychiatry. 1999; 45(1), 7-12.
10. Corrigan P, Salzer M, Ralph R, Songster Y, Keck L. Examining the factors structure of the recovery assessment scale. Schizophr Bull. 2004; 30, 1035-1041.
11. Cavelti M, Wirtz M, Corrigan P, Vauth R. Recovery Assessment Scale: examining the factor structure of the German version (RAS-G) in people with schizophrenic spectrum disorders. Eur Psychiatry. 2017; 41(8), 60-67.
12. Boggian I, Lamonaca D, Svettini A, Ghisi M, Gruppo SIR. Studio Italiano sul Recovery SIR, fase I: applicazione italiana della Recovery Assessment Scale. Psichiatria di Comunità. 2011; 10, 38-48.
13. Lora A, Bai G, Bianchi S, et al; La versione italiana della HoNOS (Health of the Nation Outcomes Scales), una scala per la valutazione della gravità e dell'esito nei servizi di salute mentale. Epidemiologia e Psichiatria Sociale. 2001; 10:198-212.
14. Makdisi L, Blank A, Bryant W, Andrews C, Franco L, Parsonage J. Facilitators and barriers to living with psychosis: an exploratory collaborative study of the perspectives of mental health service users. British Journal of Occupational Therapy. 2013; 76(9), 418-426.
15. Spaniol L, Koehler M, Hutchinson, D. The recovery workbook: Practical coping and empowerment strategies for people with psychiatric disability. Revised edition. Boston, MA: Boston University, Center for Psychiatric Rehabilitation; 2009.
16. Royston P. Estimating departure from normality. Stat Med. 1991; 10(8): 1283–1293.
17. StataCorp. 2015. Stata Statistical Software: Release 14. College Station, TX: StataCorp LP.
18. Connell J, Brazier J, O’Cathain A, Lloyd-Jones M, Paisley S. Quality of life of people with mental health problems: A synthesis of qualitative research. Health Qual Life Outcomes. 2012; 10, 138.
19. Walsh FP, Tickle AC. Working towards recovery: the role of employment from serious mental health problems: a qualytative meta-synthesis. International Journal of Psychosocial Rehabilitation. 2013; 17(2), 35-49.
20. Boyer L, Millier A, Perthame E, Aballea S, Auquier P, Tourni M. Quality of life is predictive of relapse in schizophrenia. BMC Psychiatry. 2013; 13:15.
21. Karow A, Wittmann L, Schottle D, Shafer I, Lambert M. The assessment of quality of life in clinical practice in patients with schizophrenia. Dialogues Clin Neurosci. 2014; 16(2), 185-195.
22. Tibaldi G, Glovers L. Evidence-based hope for recovery from „schizophrenia“: a common objective for all stakeholders in the mental health field. Psychosis. 2011; 4(2), 105-114.
23. Green C, Perrin N, Leo M, Janoff S, Yarboroug B, Paulson R. Recovery in serious mental illnesses: trajectories, characteristics and the role of mental health care in the Stars study. Psychiatr Serv. 2013; 64(12), 1203-1210.
24. Sibitz I, Provaznikova K, Lipp M, Lakeman R, Amering M. The impact of recovery-oriented day clinic treatment on internalized stigma: preliminary report. Psychiatric Res. 2013/02.001.
25. Anczewska M, Multarzynska A, Kryzanovska-Zbucka J, Roszcynska-Michta J, Waszkiewicz J, Tucholska J. Lessons from the recovery training program for service users empowerment. American Journal of Educational Research. 2014; 2(9), 709-712.
26. Piat M, Sabetti J, Couture A, et al. What does recovery mean for me? Perspectives of canadian mental heath consumers. Psychiatr Rehabil J. 2009; 32(3), 199-207.
Federico Tedeschi dichiara di aver libero e completo accesso ai dati presentati nel presente elaborato e si assume la responsabilità della loro correttezza e dell’accuratezza delle analisi su di essi condotte.
Dario Lamonaca dichiara di non aver un conflitto di interessi determinato da relazioni economiche o personali o di essere affiliato con enti od istituzioni, pubbliche o private, che possano influenzare nell’esposizione dei dati, nell’elaborazione dei commenti o di qualsiasi altro contenuto espresso nel lavoro.
Francesco Amaddeo dichiara di non aver un conflitto di interessi determinato da relazioni economiche o personali o di essere affiliato con enti od istituzioni, pubbliche o private, che possano influenzare nell’esposizione dei dati, nell’elaborazione dei commenti o di qualsiasi altro contenuto espresso nel lavoro.
Valeria Donisi dichiara di non aver un conflitto di interessi determinato da relazioni economiche o personali o di essere affiliato con enti od istituzioni, pubbliche o private, che possano influenzare nell’esposizione dei dati, nell’elaborazione dei commenti o di qualsiasi altro contenuto espresso nel lavoro.
Federico Tedeschi dichiara di non aver un conflitto di interessi determinato da relazioni economiche o personali o di essere affiliato con enti od istituzioni, pubbliche o private, che possano influenzare nell’esposizione dei dati, nell’elaborazione dei commenti o di qualsiasi altro contenuto espresso nel lavoro.
Silvia Merlin dichiara di non aver un conflitto di interessi determinato da relazioni economiche o personali o di essere affiliato con enti od istituzioni, pubbliche o private, che possano influenzare nell’esposizione dei dati, nell’elaborazione dei commenti o di qualsiasi altro contenuto espresso nel lavoro.
Laura Rabbi dichiara di non aver un conflitto di interessi determinato da relazioni economiche o personali o di essere affiliato con enti od istituzioni, pubbliche o private, che possano influenzare nell’esposizione dei dati, nell’elaborazione dei commenti o di qualsiasi altro contenuto espresso nel lavoro.
Ileana Boggian dichiara di non aver un conflitto di interessi determinato da relazioni economiche o personali o di essere affiliato con enti od istituzioni, pubbliche o private, che possano influenzare nell’esposizione dei dati, nell’elaborazione dei commenti o di qualsiasi altro contenuto espresso nel lavoro.
