Doppia diagnosi: una revisione sistematica sull’organizzazione dei Servizi sanitari territoriali
Centro Collaboratore OMS per la Ricerca e la Formazione, Trieste.
La doppia diagnosi (DD), intesa come la co-occorrenza nello stesso individuo di un disturbo da uso di sostanze psicoattive e un disturbo psichiatrico, in tutto il mondo risulta essere sottostimata, sotto-diagnosticata e spesso mal trattata, nonostante risulti altamente prevalente in persone che soffrono di un disturbo mentale. La presente revisione ha analizzato 48 studi tratti dall’interrogazione dei database Pubmed e PsycINFO, al fine di verificare lo stato dell’arte riguardo all’organizzazione dei servizi sanitari territoriali per il trattamento della DD onde migliorare l’offerta sanitaria, tenuto conto in particolare del contesto italiano. Sono stati individuati 4 macro-temi: organizzazione dei servizi, criticità, strumenti di valutazione e interventi basati sulle evidenze.
Per organizzare dei servizi efficaci è importante riconoscere la complessità e promuovere la creazione di senso collettivo al fine di ottenere un modello più adatto alle esigenze locali, ricordando che l'integrazione dei servizi per la DD migliora gli outcome. Tra le principali criticità nell’implementazione si annoverano la mancanza di formazione specifica per gli operatori, il management delle risorse e la necessità di maggiore personalizzazione dei piani di cura, con un’attenzione al lavoro psicosociale. Esistono degli strumenti di valutazione dei servizi integrati che possono essere usati come misura di benchmark per la pianificazione di servizi integrati e per guidare il cambiamento delle politiche a livello locale o statale. Il modello di trattamento integrato per la DD dovrebbe inoltre avere come obiettivi il miglioramento dell’accesso alle cure e l’offerta di trattamenti basati sulle evidenze scientifiche.
C'è un urgente bisogno di migliorare il collegamento in rete tra i servizi di salute mentale e delle dipendenze per occuparsi di DD e creare nuovi modelli di intervento integrati, ponendo una nuova attenzione ad un approccio globale alla persona, vista nella assoluta singolarità ed unicità della sua identità e della sua storia.
Double diagnosis (DD), intended as the co-occurrence in the same individual of a psychoactive substance use disorder and a psychiatric disorder, all over the world appears to be underestimated, under-diagnosed and often poorly treated, although it is highly prevalent in people suffering from a mental disorder. This review analyzed 48 studies taken from a query of the Pubmed and PsycINFO databases, to verify the state of the art regarding the organization of community health services for the treatment of DD, in order to improve the healthcare offer, taking into account in particular of the Italian context. Four macro-themes were identified: organization of services, critical issues, assessment tools and evidence-based interventions.
To organize effective services it is important to recognize the complexity and promote the creation of a collective sense in order to obtain a model more suited to local needs, remembering that the integration of DD services improves outcomes. The main critical issues in the implementation include the lack of specific training for operators, resource management and the need for greater personalization of care plans, with attention to psychosocial work. There are tools for evaluating integrated services that can be used as a benchmark measure for their planning and to guide policy change at local or state level. The integrated treatment model for DD should also have as objectives the improvement of access to care and the offer of treatments based on scientific evidence.
There is an urgent need to improve the networking between mental health and addiction services to deal with DD and to create new integrated intervention models, placing new attention on a global approach to the person, seen in his own absolute singularity and uniqueness of identity and history.
La “doppia diagnosi” (DD) o “comorbidità tra uso di sostanze e disturbo mentale” sono termini usati per descrivere la situazione di persone affette sia da un disturbo mentale che da un disturbo da uso di sostanze. L’Osservatorio Europeo delle Droghe e delle Tossicodipendenze (OEDT) ha definito tale "comorbidità" come una "coesistenza temporale di due o più disturbi psichiatrici come definiti dalla Classificazione internazionale delle malattie, uno dei quali è l'uso problematico di sostanze". L'Organizzazione Mondiale della Sanità (OMS) definisce la "doppia diagnosi" come "la co-occorrenza nello stesso individuo di un disturbo da uso di sostanze psicoattive e un altro disturbo psichiatrico". Dal 2012, la World Psychiatric Association (WPA) ha una nuova sezione per questo problema, che ha denominato "dual disorders / patology". (Torrens, et al., 2015). In Italia è stata recentemente sottoscritta una Carta dei Servizi (D'Egidio, et al., 2017) dei pazienti nelle condizioni cliniche di comorbilità tra disturbi mentali e disturbi da uso di sostanze e addiction (“Doppia Diagnosi”), volta al superamento di tale concetto a favore di un’evoluzione culturale dei Servizi, per evitare una visione frammentaria e segmentata per competenze della persona che è affetta da tale disturbo. Essa sostiene che la valutazione diagnostica di cui la persona, intesa come una e indivisibile, ha diritto deve necessariamente essere accurata, multiprofessionale e approfondita rispetto alle diverse aree funzionali (c.d. “diagnosi integrata multimodale”).
In tema di DD, sono moltissime le aree su cui non vi è accordo a livello scientifico, a partire dalla definizione stessa: nonostante il crescente corpo di evidenze di letteratura e avanzamenti nelle conoscenze riguardanti aspetti biologici, come una possibile base comune neuroanatomica e neurofunzionale dei due ordini di disturbo, questa tematica è stata ignorata o negata per anni (Szerman, et al., 2019). Il termine “doppia diagnosi” (dual diagnosis) è stato coniato per la prima volta negli anni ’80 (Hryb, et al., 2007) e nel corso del tempo sono stati usati molti altri termini per lo stesso concetto: “tossicodipendenti con disturbo mentale”, “disturbo duale” (dual disorder) (Young, et al., 2014; Mancini & Miner, 2013; Sylvain & Lamothe, 2013), “disturbi concomitanti” (co-occurring disorders – COD) (Dass-Brailsford & Myrick, 2010; Ford, et al., 2018; Harrison, et al., 2017a; Harrison, et al., 2017b; Manuel, et al., 2011; McGovern, et al., 2014; Mueser & Gingerich, 2013; Peterson, 2013; Sacks, et al., 2013), “comorbidità” (comorbidity) (Deady, et al., 2014; Mason, et al., 2016; Merkes, et al., 2010; Novotná, 2013; Sylvain & Lamothe, 2012). Molto in voga in tempi recenti, questo ultimo termine risulta però confondente, poiché usato sia per identificare altre patologie organiche concomitanti, sia perché si riferisce meramente ad una associazione nel tempo, ma non stabilisce una relazione causale, che invece rappresenta la ricchezza terminologica della DD. Bisogna considerare inoltre che alcuni studi usano il termine “doppia diagnosi” per riferirsi a qualsiasi disturbo mentale concomitante, mentre altri lo limitano al disturbo mentale "grave", che include schizofrenia, disturbo affettivo bipolare e disturbi della personalità (Todd, et al., 2004).
Di certo, a livello internazionale, si sa che la DD rappresenta una seria preoccupazione per la salute pubblica, con un grave impatto negativo sui costi per l’assistenza, la morbilità e la mortalità (Lambert-Harris, et al., 2013; Carrà, et al., 2015). Essa complica i risultati dei trattamenti e la prognosi, incrementa le ospedalizzazioni, ritarda la remissione dei sintomi e aumenta il rischio di tentamen (Antai-Otong, et al., 2016). Inoltre è un serio fattore di rischio per la mancata aderenza alla terapia farmacologica e per overdose, oltre che per ricoveri ripetuti. È stato dimostrato essere associata con HIV e epatiti, aggressività, violenza e incarcerazione, aggravando peraltro problemi sociali quali occupazione e alloggio (Harrison, et al., 2017a; Carrà, et al., 2015). Anche se nel Diagnostic and Statistical Manual of Mental Disorders, Fourth Edition, Text Revision (DSM-IV-TR) non sono presenti criteri diagnostici standardizzati per essa (Hryb, et al., 2007).
Una condizione di doppia diagnosi può includere un problema di salute mentale che conduce (o è associato) all'uso problematico di alcol e/o altri farmaci o viceversa, laddove la concomitanza peggiora o altera il decorso del disturbo mentale di una persona. I fattori che contribuiscono alla complessità di una diagnosi e una risposta includono:
- Il tipo, l'intenzione e la frequenza del consumo di droga;
- La natura e la gravità della malattia;
- L’età dell'individuo;
- L’impatto fisico e sociale di uno o di entrambi i disturbi.
Il consumo illecito di droghe e alcol è da considerarsi una malattia mentale, anche se la frequenza e l’intensità di tale uso non soddisfano i criteri per un disturbo da uso di sostanze (Victoria State Government (Australia), 2013).
La diagnosi può inoltre cambiare nel tempo, in quanto il tossicodipendente può sviluppare seri problemi di salute mentale o l’utente della salute mentale può sviluppare un serio problema di abuso di sostanze, e peraltro questo cambiamento può verificarsi anche in un breve lasso di tempo. L’uso operativo dei concetti di uso, misuso e abuso di sostanze dipende in larga misura da cultura, ideologie, eziologia e pratica clinica (Todd, et al., 2004). Dal punto di vista diagnostico, quindi, risulterebbe più facile non considerare che la persona abbia due problemi principali, ma piuttosto sia portatrice di bisogni complessi: le persone con DD presentano bisogni differenti a seconda del livello di gravità del loro disturbo mentale e di quello da uso di sostanze (Hughes, 2006).
Già nel 2002 il Department of Health britannico, nelle sue linee guida per le buone pratiche per la DD, ha riconosciuto che la natura della relazione tra le due condizioni come complessa: da un disturbo psichiatrico che precipita o porta ad un misuso di sostanze, ad un misuso che peggiora o altera il corso di un disturbo psichiatrico, all’intossicazione o alla dipendenza da sostanze che comporta sintomi psichiatrici, fino al misuso o alla sospensione dell’uso che in sé conduce a sintomi o malattie psichiatriche. Si è qui ipotizzato un approccio dimensionale in base a 2 assi cartesiani: la posizione sull’asse delle ascisse rappresenta la severità del disturbo mentale, mentre quella sull’asse delle ordinate rappresenta la gravità del misuso di sostanze. In questa maniera nel quadrante in alto a destra si troveranno persone con un severo disturbo di salute mentale e da dipendenza da sostanze, destinatari principali delle buone pratiche descritte nel compendio. Anche le persone che ricadono nel quadrante in basso a sinistra (con uso sporadico e sintomi mentali lievi) possono beneficiare di alcuni interventi e approcci ed è fondamentale che ogni servizio chiarisca il target di individui di cui intende occuparsi (Department of Health UK, 2002).
La letteratura scientifica internazionale fin dalla fine degli anni ’80 afferma che, in tutto il mondo, il disturbo da uso di sostanze (legali e illegali) è altamente prevalente in persone che soffrono di un disturbo mentale (Carrà, et al., 2015). Recenti ricerche nel Regno Unito (NICE guideline, 2016) hanno rilevato che nei setting di salute mentale la DD ha una prevalenza del 20-37%, mentre nei setting delle dipendenze del 6-15%, pur riferendo che trattasi di tassi sottostimati e che possono variare per genere, etnia e posizione geografica. A livello internazionale, invece, la più recente revisione Cochrane indica che fino al 75% delle persone con un disturbo mentale severo ha sviluppato in realtà una DD (Temmingh, et al., 2018) e il tasso aumenta nei giovani, dove circa il 64-88% di adolescenti con disturbo da uso di sostanze ha almeno uno (e spesso più di uno) problema psichiatrico concomitante, con maggiori disfunzionalità familiari, abbandono scolastico e problemi con la giustizia (Brewer, et al., 2017).
Dal punto di vista dell’organizzazione dei servizi, esistono 3 diversi paradigmi di trattamento per rispondere ai bisogni delle persone con DD (McCallum, et al., 2015; van Wamel, et al., 2015; NICE guideline, 2016):
- Sequenziale, secondo cui le persone vengono seguite da un servizio alla volta (salute mentale o dipendenze) a seconda dei bisogni;
- Parallelo, dove le persone vengono seguite sia dalla salute mentale che dai servizi per le dipendenze durante lo stesso periodo di tempo;
- Integrato, secondo il quale un’unica equipe tratta i bisogni relativi sia al disuso di sostanze sia al disturbo mentale nello stesso setting.
Esistono anche delle organizzazioni di servizi collaborativi per soddisfare le esigenze di assistenza sanitaria e sociale di delle persone con DD, che includono ad esempio (NICE guideline, 2016):
- Approcci integrati che coinvolgono servizi di salute mentale e di abuso di sostanze, anche del terzo settore, con percorsi locali concordati per soddisfare le esigenze di assistenza sociale di più ampia portata;
- Servizi di salute mentale che forniscono e favoriscono l'accesso ad altri servizi sanitari e di assistenza sociale, come l'assistenza sanitaria di base, l'alloggio e l'occupazione, nonché i servizi per le dipendenze.
Ad ogni modo, sin dalla fine degli anni ’90 il trattamento integrato è stato indicato come gold standard per la gestione della DD, inteso come singolo piano di cura che comprenda sia la salute mentale che la dipendenza (Mason, et al., 2016), anche se ancora non c’è accordo su quale modello di trattamento integrato sia il migliore (Torrens, et al., 2012).
Tutto quanto sopra esposto conferma la necessità di un approccio (multi)dimensionale e non categoriale al problema, basato non sulla sommatoria più o meno standardizzabile di due ordini di diagnosi differenti, ma su una diagnostica nuova (Di Petta, 2009), che guardi non solo alla interazione a doppia via tra sostanze e disturbi, e alla presenza di aspetti semi-causali, o circolari, ma all’esperienza della persona, nella sua soggettività, e alla fenomenologia di ciascuna presentazione. A partire da tale riconoscimento iniziale del problema si potranno correttamente attuare interventi e programmi di cura che siano efficaci.
Date le premesse, il presente studio ha l’obiettivo di verificare lo stato dell’arte riguardo all’organizzazione dei servizi sanitari territoriali per il trattamento della DD, intesa come comorbidità tra disturbo mentale e disturbo da uso di alcol e droghe, allo scopo di migliorare l’offerta sanitaria, e tenuto conto in particolare del contesto italiano.
A prescindere dagli ulteriori riferimenti bibliografici utilizzati per il background scientifico, nel presente articolo si è condotta una ricerca di articoli rilevanti nei database Pubmed e PsycINFO, secondo il PICO framework:
- Problem = persone con comorbidità (tra disturbo mentale e disturbo da uso di sostanze)
- Intervention = interventi sanitari / interventi evidence based / outcome dei trattamenti
- Outcome of interest = organizzazione dei servizi sanitari territoriali
I termini di ricerca sono stati analizzati in diverse combinazioni [vedi Allegato 1 – Stringhe di ricerca utilizzate], in modo da includere il maggior numero di articoli rilevanti.
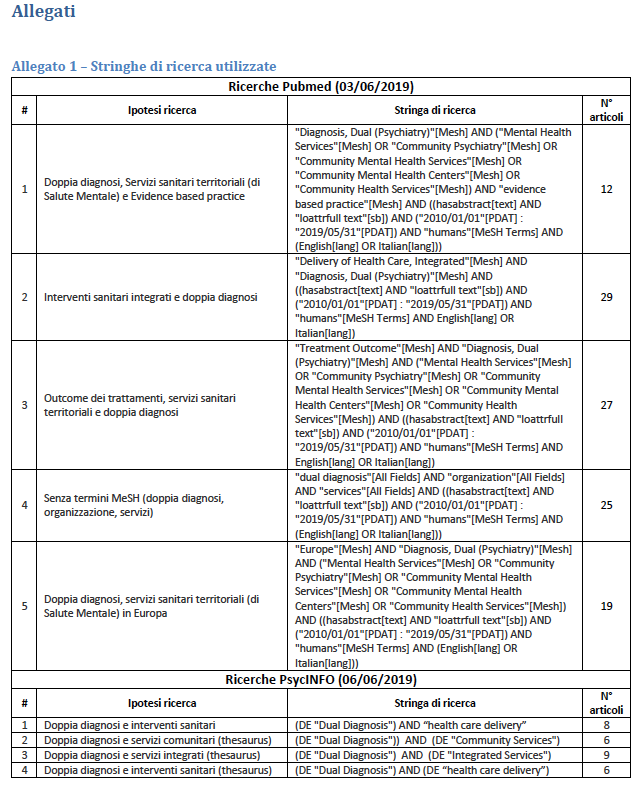
Nella presente revisione sono stati inclusi articoli pubblicati a partire dal 01/01/2010 al 31/05/2019, in modo da prendere in considerazione solo le evidenze più recenti. Si sono considerati soltanto articoli su esseri umani, con presenza di abstract e fulltext e pubblicati in lingua inglese o italiana, in modo da essere fruibili agli autori per un’analisi approfondita.
Sono stati eliminati articoli focalizzati su specifici gruppi etnici, condizioni fisiopatologiche specifiche (come gravidanza e allattamento), veterani di guerra (problema poco sentito in Italia) e popolazione carceraria poiché non pertinenti con lo scopo ultimo di questa revisione. Sono stati esclusi inoltre studi riguardanti demenza, disturbi mentali organici, ritardi dello sviluppo e tabagismo, poiché non ritenuti rilevanti ai fini della presente revisione. Si sono esclusi inoltre articoli riguardanti gli aspetti neurobiologici della patologia, riguardanti interventi ospedalieri o relativi alle cure primarie e inerenti singoli approcci terapeutici, poiché non utili al fine di individuare una strategia organizzativa per la comorbidità.
La ricerca nei database elettronici ha inizialmente evidenziato 141 articoli che rispondevano ai criteri di inclusione, a cui si sono aggiunti ulteriori 8 articoli da analisi delle bibliografie degli articoli interessanti. Il processo di analisi è stato portato avanti rimuovendo i duplicati e esaminando quindi gli abstract per eliminare ulteriori articoli non rilevanti. Si è giunti quindi a 73 studi che corrispondevano ai criteri di eligibilità concordati. Di questi, procedendo ad un’analisi dell’intero testo dell’articolo, si è arrivati ai 48 inclusi in questa revisione poiché riguardanti l’organizzazione dei servizi sanitari territoriali per la DD [vedi Allegato 2 – Diagram]. Ogni articolo preso in considerazione è stato analizzato secondo uno schema preimpostato con evidenziati anno di pubblicazione, autori, titolo, riferimenti della pubblicazione, tipo di studio, paese in cui è stata condotta la ricerca e modello di sistema sanitario, fascia d’età considerata, disturbo mentale e disturbo da uso di sostanze considerato, tipo di intervento o organizzazione proposti, eventuali problematiche importanti emerse e sintesi dell’articolo.
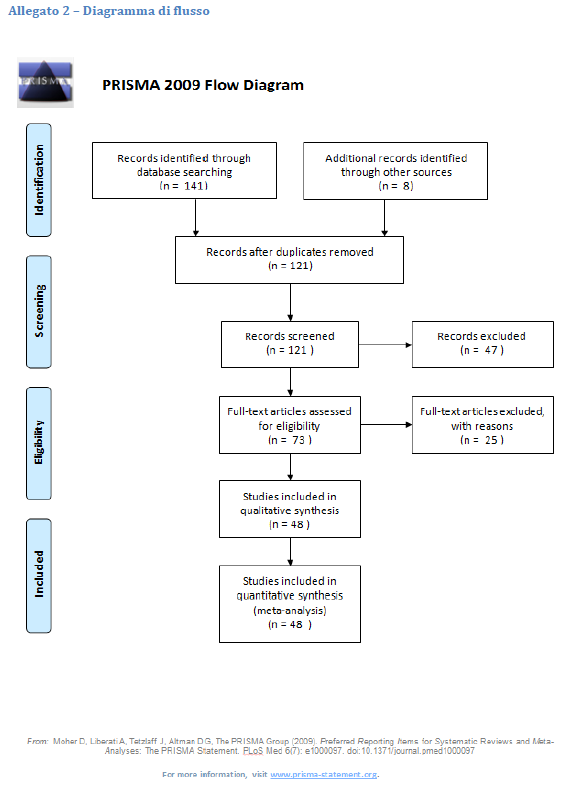
In totale, come si vede in Tabella 1, sono state analizzate 18 revisioni sistematiche, 15 studi descrittivi-prospettici, 5 studi longitudinali-trasversali, 4 studi qualitativi, 2 RCT, 2 serie di casi, 1 studio pilota e 1 studio di validazione.
Dal punto di vista geografico [Tabella 2], il 44% degli studi provenivano dagli USA, il 23% dall’Europa, il 15% dall’Australia, l’8% dal Canada e il restante 10% non aveva una collocazione precisa. Da ciò consegue che in circa il 40% dei casi il modello di sistema sanitario preso in considerazione era di stampo privatistico, nel 45% dei casi universalistico e nel 15% dei casi li comprendeva entrambi. Gli studi analizzati sono stati condotti in prevalenza tra il 2012 e il 2014 (53%) [vedi Tabella 3]. Per quanto riguarda il target, la stragrande maggioranza degli articoli non riguarda una specifica fascia d’età, mentre circa il 10% si riferisce soltanto ai giovani e il 4% soltanto agli adulti. Dal punto di vista della tipologia di disturbo mentale analizzato, 42 studi prendono in considerazione tutte le patologie e 2 studi il disturbo post-traumatico da stress (PTSD), mentre ci sono singoli studi su depressione, psicosi e disturbo bipolare. Non ci sono distinzioni per quanto riguarda, invece, il tipo di disturbo da uso di sostanze.
I 48 articoli inclusi nella presente revisione possono raggrupparsi in 4 macro-temi: l’organizzazione dei servizi, le criticità relative a tale organizzazione, gli strumenti per la valutazione dei servizi integrati e gli interventi basati sulle evidenze. L’analisi di questi 4 macro-temi sarà oggetto della discussione.
Per quanto concerne il tipo di organizzazione dei servizi, l’87% degli studi individua il modello integrato come il gold standard, dando quasi per scontato che dagli anni 2000 sia l’unico modello applicabile dal punto di vista dell’evidence based practice. La caratteristica principale di un modello di trattamento integrato (TI) è data dal fatto che lo stesso medico, o team di medici, fornisca sia un trattamento per il disturbo mentale che per il disturbo da uso di sostanze in modo coordinato (Young, et al., 2014).
Soltanto una review canadese (Torchalla, et al., 2012) riferisce che utilizzare un modello parallelo o un modello integrato di presa in carico sia indifferente in termini di outcome, anche se ammette che il trattamento integrato riduce l’uso di sostanze e i sintomi del disturbo mentale e che in nessuno studio considerato il trattamento integrato si sia dimostrato dannoso o meno efficace di altri programmi non integrati. I 4 studi che non considerano un modello di trattamento specifico (Edland-Gryt & Skatvedt, 2013; Edward & Robins, 2012; Baldacchino, et al., 2011; De Ruysscher, et al., 2017; Deady, et al., 2014), pongono l’attenzione su due temi che possono considerarsi impliciti all’interno di un modello integrato: la bassa soglia e la personalizzazione del piano di cura. Uno studio (Kortrijk, et al., 2013) proponeva il modello transteoretico degli stadi di cambiamento, generalmente utilizzato con successo nel campo delle dipendenze (Di Clemente & Prochaska, 1998).
Peterson (2013) identifica diversi livelli di integrazione: l’integrazione completa dei servizi di salute mentale e delle dipendenze, la creazione di team dedicato alla DD lasciando il resto del team di salute mentale e dipendenze separato, l’integrazione parziale (aggiungendo del personale formato sulle dipendenza alla salute mentale e viceversa) e i servizi integrati ma separati. L’integrazione completa è stata identificata come la più appropriata per l’assistenza di persone con disturbi più gravi e complessi, in particolare la comorbidità tra psicosi e disturbo da uso di sostanze. Questo tipo di integrazione, però, richiede un significativo investimento in termini economici e di tempistiche iniziali. Gran parte del personale dovrebbe essere formato sulla DD per integrare le conoscenze pregresse in salute mentale e/o dipendenze e si dovrebbero trovare nuovi spazi dove inserire i servizi precedentemente separati; di conseguenza durante l’unificazione ci potrebbero essere dei disguidi sia per lo staff che per l’utenza. Servizi integrati ma separati dovrebbero prevedere diverse modalità di coordinamento e collaborazione per garantire piani di cura integrati, anche se non collocati nel medesimo luogo. Questo approccio non ha dimostrato cambiamenti in positivo nell’esperienza dell’utenza né di migliorare l’accesso alle risposte, o gli outcome, e potrebbe non essere coerente con l’assistenza personalizzata.
In totale 6 studi propongono degli specifici modelli di integrazione: l’IDDT (Integrated Dual Disorder Treatment) e l’ACT (Assertive Community Treatment) .
L’IDDT è un intervento standardizzato evidence based per il trattamento integrato di soggetti con DD, (Mueser et al. 2003). La filosofia principale dell’IDDT è sostituire l'esclusione con l'inclusione. Questo modello consiste di 26 diverse componenti, che includono team multidisciplinare, servizi completi, presa in carico proattiva ed empatica, prospettiva a lungo termine, trattamenti in ottica motivazionale basati sul modello transteoretico dei 5 stadi del cambiamento - precontemplazione, contemplazione, determinazione, azione e mantenimento (Di Clemente & Prochaska, 1998)-, riduzione del danno, coinvolgimento e formazione di familiari e care-giver (Harrison, et al., 2017a). Il trattamento multidisciplinare combina interventi farmacologici, psicologici, educazionali e sociali per rispondere ai bisogni delle persone con DD e ai loro carers (van Wamel, et al., 2015). Inoltre alle persone sotto l’effetto di sostanze non viene automaticamente chiesto di lasciare le sessioni di trattamento, a meno che il loro comportamento non sia di disturbo, e le recidive sono viste come occasioni per trarre beneficio da nuove esperienze piuttosto che considerate come fallimenti (Young, et al., 2014).
L’ACT è un modello di organizzazione del servizio caratterizzato dall’erogazione di prestazioni nella comunità, coinvolgimento assertivo, alta intensità di servizi, basso carico di lavoro, apertura del servizio sulle 24 ore, approccio di squadra, team multidisciplinare, stretta collaborazione con il sistema sociale di supporto e continuità del rapporto di cura. L’ACT non è un modello di intervento, quanto più un modo per organizzare i servizi allo scopo di fornire un aiuto basilare per l'integrazione nella comunità di persone con disturbo mentale severo (Young, et al., 2014).
L’IDDT viene indicato come il modello più efficace da 4 sudi su 6 (Harrison, et al., 2017b; van Wamel, et al., 2015; Harrison, et al., 2017a; Young, et al., 2014) e nella metà di questi viene proposto in combinazione con l’ACT, poiché ACT e IDDT applicati alla DD sono entrambi associati a riduzione nel numero di ricoveri ospedalieri, nell’uso di alcool e a miglioramenti nella sfera dell’abitare quando applicati con forte aderenza alle rispettive fidelity scale (Young, et al., 2014; Harrison, et al., 2017a).
L’ACT viene indicato come miglior modello in uno studio su 6 (Manuel, et al., 2011) e viene invece indicato come da non usare in un altro studio (van Vugt, et al., 2014). Questi due studi sembrano in netto contrasto, ma in realtà dipende dall’aspetto del modello ACT considerato. Manuel et al., in un setting privatistico come quello statunitense, prendono in considerazione gli aspetti relativi al ridotto carico di lavoro (1:10 rispetto al 1:20 dello Standard Case Management), ai servizi comunitari piuttosto che all’interno di una clinica, all’apertura 24h su 24 e al team multidisciplinare, valutando come questi migliorino l’aderenza al trattamento da parte degli utenti. Van Vugt et al., nel contesto sanitario universalistico dei Paesi Bassi, valutano invece che la fidelity scale dell’ACT non sia associata ad un cambiamento negli outcome relativi all’uso di sostanze per l’assenza di interventi psicosociali sull’abuso di sostanze.
Dal punto di vista strutturale, gli studi suggeriscono che migliori risultati di trattamento avvengono con team integrati “sotto lo stesso tetto”, da un sistema con diversi livelli di trattamento (accoglienza notturna, residenzialità e trattamento intensivo territoriale) (Brewer, et al., 2017), anche se il fatto di essere fisicamente nello stesso posto aiuta la condivisione, ma non garantisce l’integrazione delle pratiche (McGovern, et al., 2012).
Piuttosto che cercare un illusorio "miglior modello" in termini organizzativi, è importante riconoscere la complessità e sviluppare metodi per individuare rapidamente le difficoltà e promuovere la creazione di senso collettivo al fine di ottenere un modello più adatto alle esigenze locali (Sylvain e Lamothe, 2012). Nello sviluppo di servizi per la DD non esiste infatti una soluzione valida per tutti: le esigenze dell’utenza e delle comunità variano e nessun singolo modello soddisferà le esigenze di tutti. Il fattore più importante da considerare è che vi è evidenza che l'integrazione dei servizi migliora i risultati per le persone con DD (Peterson, 2013).
Nel 69% circa degli studi sono state individuate anche delle criticità che impediscono lo sviluppo di un modello di trattamento integrato, identificandole primariamente in difficoltà di dialogo tra servizi, formazione degli operatori, management e personalizzazione delle cure.
Il problema dell’integrazione stessa tra i servizi è riscontrato nel 26% degli studi (12 casi).
Negli Stati Uniti, solo il 18% dei programmi per le dipendenze e il 9% dei programmi di salute mentale offrono servizi integrati, ma tale offerta non è associata a pari erogazione: le persone con DD riferiscono di ricevere servizi integrati solo tra il 7 e il 9% dei casi (Ford, et al., 2018; Lambert-Harris, et al., 2013; Mancini & Miner, 2013; McGovern, et al., 2014).
In Europa e in Canada la principale barriera al trattamento della comorbidità tra disturbo mentale e disturbo da uso di sostanze è data dalla separazione tra i servizi di salute mentale e di dipendenze, da cui consegue che i servizi possano non disporre della sufficiente esperienza a trattare congiuntamente entrambi i disturbi, o di congrui approcci terapeutici, o di una regolamentazione ad hoc o di risorse finanziarie dedicate (Torrens, et al., 2015; Novotná, 2013).
Viene ravvisato che la mancanza di una chiara politica in merito e di un’organizzazione della rete che consenta percorsi di cura coerenti per le persone con DD, oltre che conoscenze e competenze inadeguate rispetto alla DD, riducono la motivazione degli operatori e quindi richiedono un maggior sforzo per l’integrazione. Il lavoro in rete risulta pertanto frammentario, con pochi contatti di routine e una comunicazione tra i servizi inefficace per coordinare valutazioni e trattamenti (Baldacchino, et al., 2011).
L'implementazione di pratiche basate sull'evidenza in contesti di salute mentale ha incontrato diversi ostacoli ai vari livelli di sistema, organizzativo e professionale. A livello di sistema si tratta di decisioni esterne, che la condizionano, come pure di standard di cura e di aspetti di politica sanitaria; a livello organizzativo gli ostacoli concernono leadership, struttura, clima organizzativo, cultura e preparazione al cambiamento; a livello professionale riguardano prontezza al cambiamento, background formativo, conoscenze, abilità e accettazione del cambiamento. Dal punto di vista dell’intervento, anche la pertinenza alle caratteristiche e ai bisogni dell’utenza, l'adattabilità, la complessità, i costi e la qualità del progetto sono fattori che influenzano gli sforzi di implementazione (Mancini & Miner, 2013).
Il processo di implementazione di un trattamento integrato può differire in base all’entità del servizio: quelli più grandi possono affrontare sfide più ardue all'avvio del cambiamento, nonostante una maggiore disponibilità di risorse, mentre i servizi più piccoli possono essere facilitati nell’operare rapidamente cambiamenti significativi perché c'è meno burocrazia e inerzia istituzionale (Gotham, et al., 2010).
Spesso gli sforzi per migliorare la collaborazione e condividere i percorsi terapeutico-riabilitativi sono limitati ad un livello più informale basato sullo scambio di informazioni e consigli all’utenza su come contattare altri servizi (Baldacchino, et al., 2011). Inoltre è stato rilevato che i messaggi ricevuti dai diversi servizi su come gestire la propria condizione risultano a volte contraddittori e per questi motivi le persone hanno iniziato, negli ultimi decenni, a rivolgersi a Internet e ai forum di supporto online per trovare un’assistenza alternativa accessibile e anonima (Edward & Robins, 2012).
Se è vero che il supporto istituzionale è molto importante in un processo di implementazione di nuove pratiche, bisogna tenere a mente che cambiare l’operatività richiede tempo, che l’integrazione è un processo complesso e dinamico, e che non si possono non considerare le variabili di contesto, laddove le caratteristiche dell’utenza spesso estendono i confini dei progetti di integrazione e rendono ancora più evidente che comunicazione, formazione e condivisione delle competenze sono leve fondamentali per lo sviluppo di approcci integrati (Brousselle, et al., 2010; Mancini & Miner, 2013).
In effetti, un 27% (13) degli studi analizzati, vedono come nodo cruciale per l’implementazione di servizi integrati proprio la formazione degli operatori, necessaria sia per quanto riguarda i disturbi mentali che i disturbi da uso di sostanze, sia in termini di fisiopatologia che di trattamenti psico-educazionali e farmacologici, che delle complicanze più comuni della DD. Dato che la DD viene considerato sempre di più un problema centrale nel campo di Salute Mentale e Dipendenze, è fondamentale un cambiamento culturale da parte degli operatori (Edward, et al., 2012): i loro atteggiamenti sono la principale barriera ad una corretta integrazione e al trattamento efficace (Szerman, et al., 2019). È stato dimostrato che un servizio per la DD con operatori che si sono auto valutati come poco competenti sull’argomento ha un maggior tasso di abbandoni del trattamento (Petrakis, et al., 2018), probabilmente anche a causa di una minor motivazione lavorativa che rende più ardua la creazione di reti di cura integrate (Baldacchino, et al., 2011). Un punto importante è rappresentato dalla necessità di supervisione del team: essa permette anche di riflettere sui processi, ma deve essere programmata di routine (e non al bisogno) e gestita da operatori qualificati e competenti in un ambiente confortevole (Petrakis, et al., 2018).
Dagli studi analizzati sono emersi anche i contenuti specifici della formazione necessaria agli operatori, a partire dall’integrazione delle conoscenze pregresse riguardanti la salute mentale e/o le dipendenze (Peterson, 2013; Sacks, et al., 2013; Torrens, et al., 2012; Mancini & Miner, 2013). Risulta strategico focalizzarsi sull’assessment iniziale della DD, compresa l’importanza di valutare i possibili traumi esperiti, per contestualizzare meglio il disturbo dal punto di vista psicosociale (Dass-Brailsford & Myrick, 2010; Shahriyarmolki & Meynen, 2014). Edland-Gryt & Skatvedt (2013) sottolineano l’importanza dell’aspetto relazionale: è difficile per le persone con DD avere fiducia nei professionisti che dovrebbero aiutarti ma che non ti vedono, anche se sono nella stessa stanza. La formazione potrebbe anche aiutare a combattere i pregiudizi nei confronti dell’utenza, sviscerando il tema della natura non lineare del processo di recovery, che comprende quindi la possibilità di ricaduta (Petrakis, et al., 2018). Altri temi necessari da sviluppare sono continuità assistenziale (McCallum, et al., 2015; Peterson, 2013), coordinamento dei servizi (Peterson, 2013) e aspetti sociologici e sistemici, che superano i limiti dello specifico professionale di ogni operatore (Roberts, 2012). In questo senso, la formazione incrociata tra campi e contesti dovrebbe enfatizzare i principi del sistema di cura e favorire una maggiore comprensione dei servizi (Suarez, et al., 2012).
Un altro fattore avverso rispetto all’organizzazione dei servizi, considerato primario in 4 studi, è la gestione (management) delle risorse, specialmente nell’implementazione di team integrati (Sylvain & Lamothe, 2013; Sylvain & Lamothe, 2012; van Wamel, et al., 2015; Vitali, et al., 2018), a cui viene richiesto di sviluppare competenze per gestire i percorsi di recovery per le persone con DD e i meccanismi per garantire un’organizzazione del lavoro di squadra. Tra i fattori chiave per la riuscita di questo processo ci sono l’impegno dei leader, la gestione del turnover del personale e il supporto finanziario, tecnico e politico-istituzionale (Sylvain e Lamothe, 2013).
Ulteriori criticità da risolvere riguardano la necessità di una maggiore personalizzazione dei piani di cura (De Ruysscher, et al., 2017; Deady, et al., 2014), ed un impegno più concreto sul lavoro psicosociale (van Vugt, et al., 2014).
Per stabilire se un servizio è affidabile o meno per il trattamento della DD ci sono diversi strumenti utilizzabili, che vengono considerati in 11 articoli esaminati. Gli specifici modelli organizzativi individuati dagli studi (IDDT e ACT) sono provvisti di una fidelity scale apposita (van Vugt, et al., 2014; Harrison, et al., 2017a; Young, et al., 2014; Kortrijk, et al., 2013; McGovern, et al., 2014; van Wamel, et al., 2015), ma esistono degli strumenti per valutare più genericamente le competenze relative alla DD dei programmi di salute mentale e delle dipendenze. Per il trattamento delle dipendenze, già dal 2004, esiste il DDCAT (Dual Diagnosis Capability in Addiction Treatment) e successivamente è stato sviluppato il DDCMHT (Dual Diagnosis Capability in Mental Health Treatment) come versione parallela del DDCAT, da usarsi però nei servizi di salute mentale (Gotham, et al., 2010).
DDCMHT e DDCAT sono due strumenti (a tutt’oggi non validati in Italia) che comprendono 35 item divisi in 7 dimensioni: struttura del programma (compresa la certificazione per l’erogazione di servizi di salute mentale, dipendenze o entrambi i tipi di trattamento e coordinamento/collaborazione con altri servizi per la salute mentale o le dipendenze), ambito del programma (quante persone con DD vengono previste e incluse), processo clinico (articolato in valutazione, trattamento e continuità di cura), dotazione organica e formazione. Ogni item prevede un punteggio da 1 a 5 (dove 1 rappresenta il fornire solo assistenza per la salute mentale o le dipendenze e 5 l’essere il miglior servizio possibile sulla DD). La media del valore degli item di ogni dimensione rappresenta il punteggio della dimensione stessa e la media dei punteggi delle dimensioni quello totale (Gotham, et al., 2010). Lo strumento viene utilizzato negli USA da quasi un decennio per confrontare i servizi e i programmi di DD (McGovern, et al., 2014; Sacks, et al., 2013): generalmente viene compilato dopo una visita in loco che include interviste semi-strutturate con il personale a tutti i livelli, revisione dei documenti del programma e della documentazione clinica degli utenti e osservazione etnografica dell'ambiente (Gotham, et al., 2013; McGovern, et al., 2014). I risultati di questa misura di benchmark sono stati proposti per la pianificazione dell’implementazione di servizi integrati e per guidare il cambiamento delle politiche a livello locale o statale (Gotham, et al., 2013).
Il modello di trattamento integrato per la DD dovrebbe avere due obiettivi fondamentali: migliorare l’accesso alle cure per le persone con DD migliorando al contempo i trattamenti individuali e combinare interventi psicofarmacologici e psicosociali in maniera coerente (Torrens, et al., 2012).
Dal punto di vista del contenuto degli interventi, viene rilevato che al momento manca ancora un trattamento psicologico gold standard per la DD (Torrens, et al., 2012), ma la maggior parte degli studi che trattano l’argomento concordano sulla necessità di una diagnosi più tempestiva ed accurata ed identificano la terapia cognitivo comportamentale combinata a colloqui motivazionali come l’intervento di maggior successo (Antai-Otong, et al., 2016; Gotham, et al., 2010; Torrens, et al., 2012; Szerman, et al., 2019; Dom & Moggi, 2015; van Vugt, et al., 2014; van Wamel, et al., 2015).
Data l’alta prevalenza della DD, si rende necessario uno screening per DD su tutti gli utenti in qualsiasi setting di cura (cure primarie, dipartimenti di salute mentale e dipartimenti delle dipendenze), coinvolgendo attivamente la persona. Uno degli strumenti proposti è lo SBIRT (Screening, Brief Interventions, & Referral to Treatment) (Antai-Otong, et al., 2016).
Sono necessari anche nuovi approcci diagnostici riferibili alla multidimensionalità, data la limitatezza dell’attuale sistema di categorizzazione (Dom & Moggi, 2015; Torrens, et al., 2012), a partire da una valutazione completa biopsicosociale (stato mentale, motivi della richiesta di aiuto, passata storia di cure sia per disturbi da uso di sostanze che per disturbo mentale, farmaci di ogni tipo assunti) (Antai-Otong, et al., 2016).
Viene evidenziata l’importanza del ruolo infermieristico, incentrato su interventi psico-educazionali che non possono prescindere dalla creazione di rapporti empatici e non giudicanti, che favoriscono l’engagement della persona. Tra questi interventi sono annoverati degli incontri di gruppo per educare all’importanza di assumere i farmaci e per discutere degli effetti collaterali, l’insegnamento di tecniche di respirazione per il contenimento dell’ansia. Per ribadire i concetti espressi durante gli incontri psico-educazionali, si è rilevato che usare materiale informativo scritto risulti più efficace del solo intervento verbale (Antai-Otong, et al., 2016). Allo stesso modo il modello infermieristico della Continuità Assistenziale, dove una pluralità di servizi e abilità professionali vengono messi in una rete funzionale, prende in carico in maniera sinergica la complessità clinica delle persone con DD e può favorire la gestione del progetto terapeutico (Vitali, et al., 2018).
L’intervento farmacologico dovrebbe essere combinato a interventi psicologici, educazionali e sociali: migliori risultati si ottengono utilizzando una combinazione di colloqui motivazionali, gestione dei rinforzi, sviluppo delle abilità sociali e terapie di gruppo, sempre nel contesto di una presa in carico proattiva e un trattamento a fasi successive. Spesso gli operatori si concentrano sugli aspetti farmacologici e psicoterapeutici, ignorando gli interventi non ritenuti strettamente clinici, in ambiti relativi a casa, lavoro e supporto sociale, che sono però fondamentali quanto gli aspetti clinici. (Torrens, et al., 2012; Antai-Otong, et al., 2016; Gotham, et al., 2010; van Wamel, et al., 2015; van Vugt, et al., 2014; Szerman, et al., 2019).
Il colloquio motivazionale stimola la persona ad intraprendere dei cambiamenti nella sua vita, aumenta l’autostima e aiuta ad impegnarsi a ridurre l’uso di sostanze. Dovrebbe basarsi su punti di forza, preferenze, talenti, bisogni e motivazione al cambiamento di ogni singolo individuo ed enfatizzare il fatto che la responsabilità del cambiamento è direttamente nelle mani della persona. Gli interventi motivazionali e psicosociali sono efficaci nel migliorare il funzionamento emozionale della persona, nel prevenire ricadute, nell’aumentare l’adesione a lungo termine al percorso di recovery (Antai-Otong, et al., 2016; Torrens, et al., 2012; Szerman, et al., 2019).
Si ravvisa inoltre la necessità di interventi che si rivolgano a specifiche esperienze traumatiche. I gruppi di genere sono importanti poiché si concentrano sui problemi più rilevanti per le donne e usano un approccio terapeutico basato sulla specificità di genere (Dass-Brailsford & Myrick, 2010).
L’altissima prevalenza della comorbidità tra i giovani e gli adolescenti affetti da disturbo mentale o da disturbo da uso di sostanze ha sviluppato una letteratura mirata.
Dal punto di vista diagnostico risulta importante usare uno strumento standardizzato per diagnosticare più accuratamente la DD (Brewer, et al., 2017), ma è altrettanto utile uno screening di routine per DD da parte di pediatri di libera scelta e medici di medicina generale durante l’intervista clinica (poche domande aperte mirate, come ad esempio “parlami del tuo consumo di alcol o marijuana”) in modo da poter inviare la persona ad una valutazione complessiva mirata se il risultato di tale screening fosse positivo (Mason, et al., 2016). Inoltre lo screening e la valutazione dell'esposizione a traumi, dei sintomi da stress traumatico e dei problemi di abuso di sostanze dovrebbero essere forniti di routine nei servizi sanitari. (Suarez, et al., 2012).
Alla base per i trattamenti combinati, come per gli adulti, si suggerisce la terapia cognitivo comportamentale unita a colloqui motivazionali (Brewer, et al., 2017; Deady, et al., 2014), la tecnica di gestione dei rinforzi, la prevenzione delle ricadute e lo sviluppo delle competenze e abilità individuali (Deady, et al., 2014). La terapia familiare risulta avere effetti modesti ma significativi ed è importante il continuare il trattamento e/o la partecipazione a meeting (es. 12-steps) dopo la dimissione dal programma di trattamento formale (Brewer, et al., 2017).
Un altro aspetto essenziale per il trattamento di giovani e adolescenti con DD è il case management, per permettere la costruzione di una migliore alleanza terapeutica tra il giovane e il suo operatore di riferimento (Deady, et al., 2014): la continuità delle cure (con visite del case manager dopo la dimissione sia nel caso di conclusione che di abbandono del programma) hanno mostrato i migliori tassi di astinenza a 1 anno (Brewer, et al., 2017).
Per migliorare l’aderenza al trattamento, infine, i giovani dovrebbero avere accesso a un'ampia gamma di opzioni e servizi per soddisfare la necessità di livelli più elevati di assistenza (Suarez, et al., 2012 ) ed allo stesso modo bisognerebbe dare maggiore enfasi alla prevenzione secondaria e all’intervento precoce per bambini e adolescenti a rischio di DD (Dom & Moggi, 2015).
La presente analisi, nonostante comprenda un corposo numero di articoli, presenta delle limitazioni. In primis sono stati selezionati solo studi in lingua inglese e italiana; secondariamente sono stati presi in considerazione soltanto studi pubblicati dopo il 31 dicembre 2009 e ciò significa che articoli potenzialmente rilevanti non sono stati inclusi. Bisogna inoltre considerare la possibile rilevanza dei risultati derivati dagli articoli esaminati in caso di studi limitati, con campioni piccoli, bias di selezione e validità di alcuni strumenti utilizzati.
Come si è visto la DD in tutto il mondo risulta essere un disturbo sottostimato, sotto-diagnosticato e spesso mal trattato (Temmingh, et al., 2018) e pertanto è fondamentale prestare maggior attenzione alla diagnosi di comorbidità, poiché le controversie finora esistenti tra servizi hanno portato a rallentamenti nel progresso dei percorsi di cura. L’unico approccio consigliato è quello integrato, contemporaneo e congiunto per i due disturbi (qualsiasi essi siano), poiché gli esiti migliori si hanno quanto prima viene iniziato il trattamento (Antai-Otong, et al., 2016). Per fare ciò è molto importante la formazione degli operatori (da sensibilizzare sul percorso di recovery) e la supervisione del team, con monitoraggio dei carichi di lavoro (Petrakis, et al., 2018). Mentre è ormai riconosciuto che il carico per i servizi di salute mentale e delle dipendenze dato dalla DD aumenterà nei prossimi anni, i servizi non sembrano ancora pronti ad affrontarlo.
Offrire una risposta adeguata alla complessità delle situazioni incontrate a livello clinico è sempre una grande sfida per i professionisti sanitari, e questa sfida è esacerbata quando coesistono diversi problemi di salute nello stesso utente. Tale situazione di solito spinge i professionisti a integrare meglio le proprie pratiche, portando a sfide significative per le organizzazioni (Sylvain & Lamothe, 2012). Per questo motivo è fondamentale concentrarsi sulla formazione e la motivazione del personale (Petrakis, et al., 2018): il fatto che due servizi si trovino nello stesso luogo non garantisce l’integrazione e l’integrazione organizzativa di per sé potrebbe non garantire degli outcome favorevoli (McGovern, et al., 2012).
C'è dunque un forte bisogno di accelerare la messa in rete tra i servizi di salute mentale e delle dipendenze per occuparsi di DD, allo scopo di creare nuovi modelli di intervento coordinati, in modo che i pazienti non sperimentino fratture, dissonanze o contraddizioni tra diversi interventi o strutture (Vitali, et al., 2018). È fondamentale inoltre cementare i rapporti con i Servizi Sociali, poiché le persone con DD risultano più fragili rispetto agli utenti con solo un disturbo mentale o un disturbo nell’uso di sostanze nella sfera sociale, in particolare per quanto riguarda gli assi della casa e del lavoro (NICE guideline, 2016).
A livello nazionale, la Carta dei Servizi già citata (D'Egidio, et al., 2017) sottolinea, sul piano operativo, la necessità di una presa in carico terapeutico-riabilitativa integrata da parte dei Servizi per le Dipendenze, dei Servizi Psichiatrici e dei Servizi di Neuropsichiatria dell’Infanzia e dell’Adolescenza, tale da garantire un percorso di cura nel tempo in linea con la complessità e l’intensità del bisogno, assicurato da un case manager unico, individuato nel servizio il cui intervento è prevalente.
A livello strutturale, nonostante non vi sia ancora un indirizzo uniforme, l’esperienza in diverse regioni e aziende sanitarie italiane si sta orientando verso Dipartimenti di Salute Mentale che includono Servizi per le Dipendenze. Ciò nonostante resta spesso misconosciuta tutta la vasta gamma degli aspetti del consumo problematico di sostanze, quali cannabinoidi sintetici o smart drugs, i quali esulano dal modello classico della tossicodipendenza da oppiacei che ha improntato le pratiche originarie, ormai datate, in tali servizi. Allo stesso tempo poca attenzione è posta al riconoscimento e al trattamento di tali aspetti nei servizi di salute mentale, a cominciare dal consumo di alcol in patologie psichiatriche severe.
Una nuova attenzione va invece rivolta ad un approccio globale alla persona, vista nella assoluta singolarità ed unicità della sua identità e della sua storia.
Antai-Otong, D., Theis, K. & Patrick, D., 2016. Dual Diagnosis: Coexisting Substance Use Disorders and Psychiatric Disorders. Nurs Clin North Am., Jun, 51(2), pp. 237-47.
Baldacchino, A., Greacen, T., Hodges, C.-L. & al., e., 2011. Nature, level and type of networking for individuals with dual diagnosis: A European perspective. Drugs: Education, Prevention & Policy, 18(5), pp. 393-401.
Brewer, S., Godley, M. & Hulvershorn, L., 2017. Treating Mental Health and Substance Use Disorders in Adolescents: What Is on the Menu?. Curr Psychiatry Rep., Jan, 19(1), p. 5.
Brousselle, A. et al., 2010. Integrating services for patients with mental and substance use disorders: What matters?. Health Care Manage Rev, Jul-Sep, 35(3), pp. 212-23.
Carrà, G. et al., 2015. Comorbid addiction and major mental illness in Europe: a narrative review. Subst Abus, 36(1), pp. 75-81.
Conrad, A. et al., 2010. Pathways to care and community-based service contact patterns among clients with a dual diagnosis. Mental Health and Substance Use: dual diagnosis, 3(1), pp. 10-24.
Dass-Brailsford, P. & Myrick, A., 2010. Psychological trauma and substance abuse: the need for an integrated approach. Trauma Violence Abuse, Oct, 11(4), pp. 202-13.
De Ruysscher, C. et al., 2017. The Concept of Recovery as Experienced by Persons with Dual Diagnosis: A Systematic Review of Qualitative Research From a First-Person Perspective. J Dual Diagn, Oct-Dec, 13(4), pp. 264-279.
Deady, M., Teesson, M. & Kay-Lambkin, F., 2014. Treatments for co-occurring depression and substance use in young people: a systematic review. Curr Drug Abuse Rev, 7(1), pp. 3-17.
D'Egidio, P. F., Carpiniello, B. & Costantino, M. A., 2017. Carta dei servizi dei pazienti nelle condizioni cliniche di comorbilità tra disturbi mentali e disturbi da uso di sostanze e addiction ("doppia diagnosi"). Roma: FeDerSerD; SIP; SINPIA.
Department of Health UK, 2002. Mental health policy implementation guide: dual diagnosis good practice guide. London: Department of Health.
Di Clemente, C. C. & Prochaska, J. O., 1998. Toward a comprehensive, transtheoretical model of change: Stages of change and addictive behaviors. In: W. R. Miller & H. N, a cura di Treating. 2nd a cura di New York(NY): Plenum Press, pp. 3-24.
Di Petta, G., 2009. Nella terra di nessuno - Doppia diagnosi e trattamento integrato: l’approccio fenomenologico. Roma: Edizioni Univ. Romane.
Dom, G. & Moggi, F., 2015. Toward a new model of care: Integrating mental health, substance use, and somatic care. In: G. Dom & F. Moggi, eds. Co-Occurring Addictive and Psychiatric Disorders: A Practice-Based Handbook from a European Perspective. New York(NY): Springer-Verlag Publishing, pp. 375-89.
Edland-Gryt, M. & Skatvedt, A., 2013. Thresholds in a low-threshold setting: an empirical study of barriers in a centre for people with drug problems and mental health disorders. Int J Drug Policy, May, 24(3), pp. 257-64.
Edward, K., Hearity, R. & Felstead, B., 2012. Service integration for the dually diagnosed. Aust J Prim Health, 18(1), pp. 17-22.
Edward, K. & Robins, A., 2012. Dual diagnosis, as described by those who experience the disorder: using the Internet as a source of data. Int J Ment Health Nurs, Dec, 21(6), pp. 550-9.
Ford, J. 2. et al., 2018. Using NIATx strategies to implement integrated services in routine care: a study protocol. BMC Health Serv Res, Jun, 18(1), p. 431.
Gotham, H. et al., 2013. Assessing the co-occurring capability of mental health treatment programs: the Dual Diagnosis Capability in Mental Health Treatment (DDCMHT) Index. J Behav Health Serv Res, Apr, 40(2), pp. 234-41.
Gotham, H., Claus, R., Selig, K. & AL, H., 2010. Increasing program capability to provide treatment for co-occurring substance use and mental disorders: organizational characteristics. J Subst Abuse Treat, MAr, 38(2), pp. 160-9.
Harrison, J., Curtis, A., Cousins, L. & Spybrook, J., 2017a. Integrated Dual Disorder Treatment Implementation in a Large State Sample. Community Ment Health J, Apr, 53(3), pp. 358-366.
Harrison, J., Spybrook, J., Curtis, A. & Cousins, L., 2017b. Integrated dual disorder treatment: Fidelity and implementation over time. Social Work Research, 41(2), pp. 111-119.
Hryb, K., Kirkhart, A. & Talbert, R., 2007. A call for standardized definition of dual diagnosis. Pychiatry (Edgmond), Sep, 4(9), pp. 15-16.
Hughes, L., 2006. Closing the gap: a capability framework for working effectively with people with combined mental health and substance use problems (dual diagnosis), Mansfield: Centre for Clinical and Academic Workforce Innovation - University of Lincoln.
Javed, A. & Fountoulakis, K. a cura di, 2018. Advances in Psychiatry. 2019 a cura di s.l.:Springer.
Kortrijk, H. et al., 2013. Changes in motivation for treatment in precontemplating dually diagnosed patients receiving assertive community treatment.. Community Mental Health Journal, 49(6), pp. 733-741.
Lambert-Harris, C., Saunders, E., McGovern, M. & Xie, H., 2013. Organizational capacity to address co-occurring substance use and psychiatric disorders: assessing variation by level of care. J Addict Med, Jan-Feb, 7(1), pp. 25-32.
Mancini, M. & Miner, C., 2013. Learning and change in a community mental health setting. J Evid Based Soc Work, Oct, 10(5), pp. 494-504.
Manuel, J., Covell, N., Jackson, C. & Essock, S., 2011. Does assertive community treatment increase medication adherence for people with co-occurring psychotic and substance use disorders?. Am Psychiatr Nurses Assoc, Jan-Feb, 17(1), pp. 51-6.
Mason, M. et al., 2016. Psychiatric Comorbidity and Complications. Child Adolesc Psychiatr Clin N Am, Jul, 25(3), pp. 521-32.
McCallum, S., Mikocka-Walus, A., Turnbull, D. & Andrews, J., 2015. Continuity of Care in Dual Diagnosis Treatment: Definitions, Applications, and Implications. J Dual Diagn, 11(3-4), pp. 217-32.
McGovern, M. et al., 2014. Dual diagnosis capability in mental health and addiction treatment services: an assessment of programs across multiple state systems. Adm Policy Ment Health, Mar, 41(2), pp. 205-14.
McGovern, M. et al., 2012. Development and initial feasibility of an organizational measure of behavioral health integration in medical care settings. J Subst Abuse Treat, Dec, 43(4), pp. 402-9.
Merkes, M., Lewis, V. & Canaway, R., 2010. Supporting good practice in the provision of services to people with comorbid mental health and alcohol and other drug problems in Australia: describing key elements of good service models. BMC Health Services Research, Dec, Volume 10, p. 325.
Mueser, K. & Gingerich, S., 2013. Treatment of co-occurring psychotic and substance use disorders. Soc Work Public Health, 28(3-4), pp. 424-39.
Mueser, K., Noordsy, D., Drake, R. & Fox, L., 2003. Integrated treatment for dual disorders: a guide to effective practice. New York: Guildford.
NICE guideline, 2016. Coexisting severe mental illness and substance misuse: community health and social care services. [Online] Available at: https://www.nice.org.uk/guidance/ng58/ [Consultato il giorno 10 07 2019].
Novotná, G., 2013. Institutionalizing integrated treatment for concurrent disorders: creating new organizational discourse. . Health Care Manage Rev, Jan-Mar, 38(1), pp. 51-60.
Ogden, T. & Fixen, D. L., 2014. Implementation science: A brief overview and a look ahead. Zeitschrift für Psychologie, 222(1), pp. 4-11.
Peterson, A., 2013. Integrating mental health and addictions services to improve client outcomes. Issues Ment Health Nurs, Oct, 34(10), pp. 752-6.
Petrakis, M. et al., 2018. Dual diagnosis competencies: A systematic review of staff training literature. Addictive behaviors reports, Volume 7, p. 53–57.
Ramchand, R. et al., 2014. Do improvements in substance use and mental health symptoms during treatment translate to long-term outcomes in the opposite domain?. J Subst Abuse Treat, Nov-Dec, 47(5), pp. 339-46.
Roberts, B., 2012. Interprofessional relationships in dual diagnosis discourse in an Australian state: Are we respecting each other yet?. Mental Health and Substance Use, 5(2), pp. 148-159.
Sacks, S. et al., 2013. Improving the capability to provide integrated mental health and substance abuse services in a state system of outpatient care. J Subst Abuse Treat, May-Jun, 44(5), pp. 488-93.
Schulte, S., Meier, P. S. & Stirling, J., 2011. Dual diagnosis clients' treatment satisfaction - a systematic review. BMC Psychiatry, Volume 11, p. 64.
Shahriyarmolki, K. & Meynen, T., 2014. Needs assessment of dual diagnosis: A cross-sectional survey using routine clinical data. Drugs: Education, Prevention & Policy, 21(1), pp. 43-9.
Suarez, L., Belcher, H., Briggs, E. & Titus, J., 2012 . Supporting the need for an integrated system of care for youth with co-occurring traumatic stress and substance abuse problems. Am J Community Psychol, Jun, 49(3-4), pp. 430-40.
Sylvain, C. & Lamothe, L., 2012. Sensemaking: a driving force behind the integration of professional practices. J Health Organ Manag, 26(6), pp. 737-57.
Sylvain, C. & Lamothe, L., 2013. Studying implementation of dual diagnosis services: A review. Journal of Dual Diagnosis, 9(2), pp. 195-207.
Szerman, N., Parro-Torres, C., Didia-Attas, J. & El-Guebaly, N., 2019. Dual disorder: Addiction and Other Mental Disorders. Intergrating Mental Health. In: A. Javed & K. N. Fountoulakis, a cura di Advances in Psychiatry. s.l.:Spinger.
Temmingh, H., Williams, T., Siegfried, N. & Stein, D., 2018. Risperidone versus other antipsychotics for people with severemental illness and co-occurring substance misuse (Review). Cochrane Database of Systematic Reviews, p. Issue 1. Art. No.: CD011057 DOI: 10.1002/14651858.CD011057.pub2.
Todd, J. et al., 2004. Defining dual diagnosis on mental illness and substamce misuse: some methodolocial issues. Journal of Psychiatric and Mental health Nursing, Volume 11, pp. 48-54.
Torchalla, I., Nosen, L., Rostam, H. & Allen, P., 2012. Integrated treatment programs for individuals with concurrent substance use disorders and trauma experiences: a systematic review and meta-analysis. J Subst Abuse Treat, Jan, 42(1 ), pp. 65-77 Erratum in: J Subst Abuse Treat. 2012 Apr;42(3):337.
Torrens, M., Mestre-Pintó, J. & Domingo-Salvany, A., 2015. Comorbidity of substance use and mental disorders in Europe, Luxembourg: EMCDDA.
Torrens, M., Rossi PC, M.-R. R., Martinez-Sanvisens, D. & Bulbena, A., 2012. Psychiatric co-morbidity and substance use disorders: treatment in parallel systems or in one integrated system?. Subst Use Misuse, Jun-Jul, 47(8-9), pp. 1005-14.
van Vugt, M., Kroon, H., Delespaul, P. & Mulder, C., 2014. Assertive community treatment and associations with substance abuse problems. Community Ment Health J, May, 50(4), pp. 460-5.
van Wamel, A., van Rooijen, S. & Kroon, H., 2015. Integrated treatment: The model and European experiences. In: G. Dom & F. Moggi, a cura di Co-Occurring Addictive and Psychiatric Disorders: A Practice-Based Handbook from a European Perspective. New York(NY): Springer-Verlag Publishing, pp. 27-45.
Victoria State Government (Australia), 2013. Dual Diagnosis - Victoria's hub for health services & business. [Online] Available at: https://www2.health.vic.gov.au/mental-health/practice-and-service-quality/specialist-responses/dual-diagnosis [Consultato il giorno 15 07 2019].
Vitali, M. et al., 2018. Drafting a dual diagnosis program: a tailored intervention for patients with complex clinical needs. Riv Psichiat, May, 53(3), pp. 149-53.
Young, M., Barrett, B., Engelhardt, M. & Moore, K., 2014. Six-month outcomes of an integrated assertive community treatment team serving adults with complex behavioral health and housing needs. Community Ment Health J, May, 50(4), pp. 474-9.
